Come riconoscere la trombosi venosa? La trombosi è una condizione medica piuttosto seria caratterizzata dalla formazione di un coagulo di sangue all’interno di un vaso sanguigno, che può ostacolare o bloccare il flusso di sangue.
Una delle forme più note è la trombosi venosa profonda, che si verifica solitamente nelle vene profonde delle gambe.
I sintomi della trombosi includono dolore, gonfiore e arrossamento della zona colpita. Se non trattata, può causare complicazioni gravi, come l’embolia polmonare. Un’altra conseguenza della trombosi è l’ictus, che si verifica quando un coagulo blocca il flusso di sangue al cervello, causando danni cerebrali.
I fattori di rischio per la trombosi includono obesità, diabete e pressione alta, che aumentano le possibilità di formazione di coaguli.
La cura è prevalentemente farmacologica. Comunque, se sospettata e diagnosticata per tempo, è una condizione che si può curare efficacemente, soprattutto per evitare possibili danni permanenti agli organi interessati.
Che cos’è la trombosi?
La trombosi è il meccanismo che chiude in parte o totalmente un vaso, arteria o vena. In pratica è il blocco della circolazione in una vena profonda a causa di un coagulo di sangue (trombo).
Le zone più colpite sono le grandi vene della gamba e della coscia, ma la trombosi può formarsi anche in una grande vena del braccio, del collo o dell’addome.
Quindi, è la conseguenza di un aumento della tendenza del sangue a coagulare. Questo fenomeno può verificarsi in tutte le arterie e le vene del nostro corpo, riducendo l’arrivo di ossigeno e di sostanze nutrienti indispensabili a tutti gli organi.
Solo negli anni ’80, si è cominciato a parlare di trombosi come causa di infarto del miocardio, di ictus cerebrale, di embolia polmonare, identificandola come una causa scatenante comune per malattie diverse che colpiscono organi diversi.
Infatti, si è scoperto che l’infarto è causato proprio da un trombo formatosi in un’arteria coronarica. Mentre, l’ictus cerebrale è causato nella maggior parte dei casi da un frammento di trombo partito dal cuore o dall’arteria carotide e diventato un embolo che causa ictus nel cervello.
La gravità della conseguenza della trombosi dipende da quanto è importante l’organo colpito, da quanto è esteso il trombo, da quanto rapidamente si forma e si scioglie.

Cos’è un trombo
Il trombo è un coagulo di sangue che chiude in parte o completamente un’arteria o una vena, e riduce o impedisce del tutto l’arrivo dell’ossigeno e del nutrimento alle cellule. Quindi, la conseguenza è che l’organo che riceveva nutrimento da quel vaso entra in sofferenza.
Dunque, un trombo si forma perché il sangue diventa gelatinoso. Un cambiamento che possiamo facilmente osservare quando abbiamo una ferita, il sangue da liquido diventa gelatinoso e poi forma una crosta. È il meccanismo che ferma l’emorragia, guarisce l’infiammazione e aiuta la costruzione della cicatrice.
Lo stesso si verifica non solo sulla pelle ferita, ma anche all’interno delle arterie e delle vene per fermare un’emorragia, guarire un’infiammazione o un’infezione, aiutare la ricostruzione dei tessuti danneggiati.
Tuttavia, dentro i vasi, il coagulo (trombo) deve formarsi rapidamente e altrettanto rapidamente sciogliersi, altrimenti chiude il vaso e provoca ischemia.
Dove si forma
Il trombo che si forma in un’arteria e impedisce l’arrivo del sangue e dell’ossigeno alle cellule, che senza nutrimento muoiono, si chiama infarto.
Invece, il trombo che si forma in una vena rallenta o impedisce il ritorno del sangue al cuore. Quindi, la parte liquida del sangue esce dal vaso e impregna i tessuti circostanti, provocando edema e gonfiore, e le cellule soffocano per compressione o mancanza di ossigeno.
La trombosi arteriosa è più grave di quella venosa, perché la mancanza di ossigeno fa morire rapidamente le cellule per soffocamento e provoca sofferenza immediata all’organo interessato.
Tuttavia, anche la trombosi venosa è molto pericolosa, perché può liberare frammenti che si chiamano emboli, che arrivano al cuore e dal cuore vengono spinti nel polmone, provocando embolia polmonare, asfissia e morte di una parte del polmone.
Devono essere presenti almeno tre condizioni affinché si formi un trombo:
- Circolazione del sangue che rallenta.
- Fattori procoagulanti in eccesso rispetto ai fattori anticoagulanti naturali.
- Alterazione della parete del vaso, arteria o vena, che fa sì che il sangue circolando venga a contatto con sostanze con le quali normalmente non entra in contatto, così si accende e coagula.
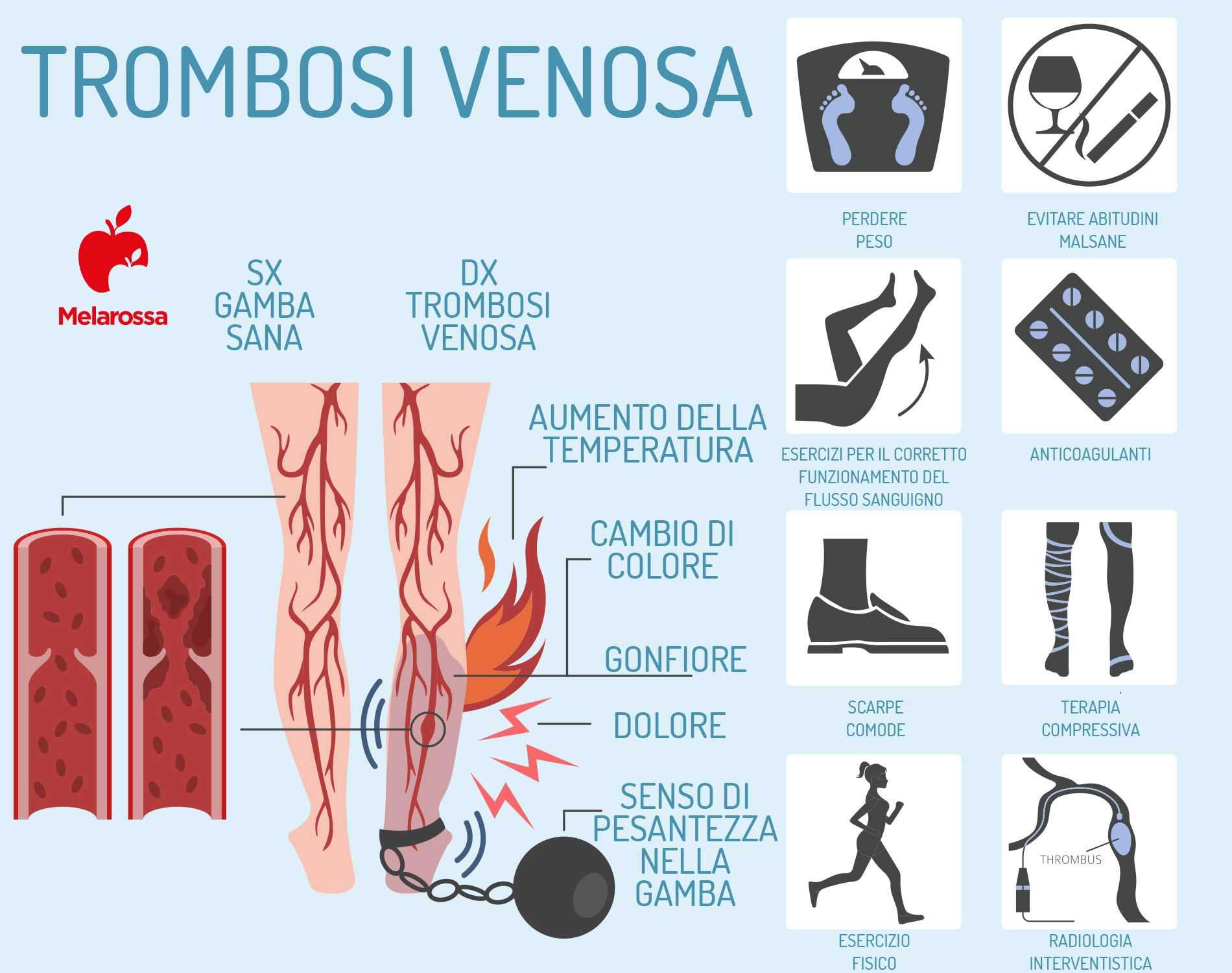
Quali sono i sintomi di una trombosi?
Spesso la trombosi non si manifesta in maniera chiara e i sintomi possono essere piuttosto sfumati. Quando colpisce gli arti inferiori, si possono accusare dei crampi e la gamba può gonfiarsi o arrossarsi.
Cosa può provocare una trombosi venosa? I sintomi si differenziano anche in base al distretto corporeo colpito.
Trombosi venosa
Si manifesta con alcuni sintomi che dipendono dal distretto colpito:
- Gamba o braccio si gonfiano improvvisamente.
- Dolore molto forte simile a un crampo che non passa.
- Pelle sovrastante la vena colpita diventa rossa e calda.
- Altre vene del braccio o della gamba diventano dilatate e più evidenti del normale, o tortuose.
Ad ogni modo, la trombosi può essere sospettata, confermata o esclusa con un ecodoppler venoso e con un esame del sangue che misura il D-dimero, che equivale alla cenere che si forma durante un incendio. Infatti, in condizioni normali, il D-dimero non dovrebbe essere presente nel sangue, appare solo quando è in corso un sistema di riparazione dei vasi sanguigni.
Quindi, in caso di sospetto, rivolgersi senza perdere tempo al medico, che prescriverà gli accertamenti necessari per verificare il sospetto, precisare la diagnosi e prescrivere la cura adeguata.
Trombosi cerebrale
Si manifesta spesso con un mal di testa acuto e intenso, che non regredisce con i comuni analgesici, accompagnato dalla sensazione di avere la testa troppo piena, fino alla perdita di coscienza.
È un evento grave, ma può essere curato se diagnosticato in tempo.
Trombosi emorroidaria
La trombosi emorroidaria è una condizione in cui si forma un coagulo di sangue in un’emorroide esterna, causando gonfiore, infiammazione e dolore intenso nella zona anale.
I sintomi includono un nodulo duro e doloroso vicino all’ano, prurito e, talvolta, sanguinamento.
Può essere causata da sforzi durante la defecazione, gravidanza, obesità e una dieta povera di fibre alimentari.
Per diagnosticare la trombosi emorroidaria solitamente basta l’esame obiettivo e l’anamnesi. Per il trattamento, invece, ci sono alcuni approcci terapeutici. La terapia conservativa è la prima linea di intervento, spesso efficace nei casi meno gravi. Se questa fallisce, si ricorre alla trombectomia emorroidaria, che consiste nella rimozione del coagulo di sangue.
Nei casi più complessi, si procede con l’emorroidectomia, un intervento chirurgico più invasivo per rimuovere completamente le emorroidi trombizzate.
Embolia polmonare
Spesso l’embolia polmonare è silente, cioè non dà alcun sintomo.
Quindi, può provocare alcuni sintomi ma si tratta di sintomi non specifici e non esclusivi dell’embolia polmonare, per cui possono essere confusi come segni di un’altra malattia. I sintomi possono essere:
- Dolore al torace o al dorso.
- Mancanza di respiro improvvisa (dispnea).
- Battito cardiaco accelerato o irregolare.
- Tosse con tracce di sangue nella saliva o nel catarro.
Trombosi retinica arteriosa
Si manifesta con la perdita improvvisa totale o parziale della capacità di vedere in un occhio, molto raramente in ambedue gli occhi contemporaneamente.
Inoltre, a volte è preceduta da episodi di cecità parziale transitoria che si risolvono spontaneamente in pochi minuti, ma sono un campanello d’allarme che anticipa un evento più importante e più definitivo, non solo nella retina ma anche nelle arterie del cervello.
Trombosi retinica venosa
È un evento molto più frequente di quanto si pensi. Infatti, il trombo si forma in una vena del sistema retinico chiudendone una parte in modo permanente o transitorio.
Inoltre, sono più a rischio le persone che hanno oltre 50 anni, soffrono di malattie cardio o cerebrovascolari o hanno su base genetica un’eccessiva tendenza del sangue a coagulare chiamata trombofilia.
La trombosi di un ramo venoso retinico può provocare un calo improvviso della capacità di vedere una parte del campo visivo. In sostanza, è come se guardando un quadro se ne vedesse solo una parte.
Ma la perdita di visione dipende dalla dimensione del vaso occupato dal trombo. Di solito non provoca dolore.
Trombosi addominale arteriosa
Inoltre, questo si manifesta con dolore acuto, febbre e diarrea, e spesso si accompagna a peritonite complicata da perforazione intestinale, che richiede intervento chirurgico in urgenza per evitare la setticemia.
La trombosi di una arteria addominale è spesso grave, perché provoca infarto nell’organo colpito: se colpisce una arteria intestinale provoca un infarto intestinale, cioè la necrosi di una parte dell’intestino e dell’omento, la membrana a ventaglio che tiene unito l’intestino.
Quindi, se colpisce un altro degli organi addominali darà sintomi relativi alla funzione di quell’organo (fegato, milza, rene, ovaie).
Infine, qualche volta la diagnosi di trombosi viene trascurata e scambiata per appendicite o peritonite, in particolare nel caso di trombosi venose intestinali.
Le cause della trombosi
Cosa provoca una trombosi venosa? Il complesso sistema che permette al sangue di scorrere fluido in condizioni normali e di cambiare stato fisico, coagulando quando serve, si chiama emostasi.
Quindi, l’equilibrio di questo sistema dipende in parte dalle caratteristiche ereditate dai nostri genitori e in parte da fattori transitori che possono accentuare la tendenza naturale del sangue a coagulare in condizioni particolari.
Solo per citarne alcuni, i fattori transitori possono essere:
- Infezioni.
- Gravidanza e periodo immediatamente successivo al parto.
- Traumi.
- Sepsi o setticemia.
- Interventi chirurgici.
- Terapie ormonali.
- Insufficienza renale.
- Malattie cardiache.
- Tumori.
Infatti, le malattie da trombosi sono malattie di squadra: non basta un assetto genetico predisponente, servono più complici per provocarle. Dunque, più fattori di rischio sono presenti contemporaneamente, più probabili saranno la trombosi e la sua conseguenza più grave, l’embolia.
Fattori di rischio e genetici
I soggetti più a rischio di trombosi sono quelli:
- In sovrappeso e con addome globoso.
- Donne in gravidanza.
- Soffrono di malattie infiammatorie o articolari o autoimmuni.
- Che hanno un tumore.
- Con fratture degli arti inferiori e traumi.
- Con precedenti trombosi.
- Allettati per malattia febbrile.
- Che hanno avuto un trauma, un’ingessatura, un intervento chirurgico recente.
- Donne che seguono terapie ormonali.
- Soffrono di scompenso cardiaco o malattie renali.
Inoltre, la mutazione di alcuni fattori della coagulazione può rendere fragile l’equilibrio tra fattori procoagulanti (che fanno coagulare il sangue) e anticoagulanti (che lo trattengono dal coagulare troppo).
Tuttavia chi ha queste mutazioni non necessariamente andrà incontro a una trombosi prima o poi, ma deve considerarle un segno della fragilità di un sistema che, se provocato da più fattori di rischio presenti contemporaneamente, resiste meno alla tentazione di coagulare.
Altri fattori transitori
- Elevati livelli di omocisteina nel sangue possono infiammare le pareti delle vene (e delle arterie) e aumentare la probabilità di trombosi.
- Aumento del grasso addominale.
- Malattie della tiroide.
- Colite.
- Infezioni recidivanti, in particolare cistiti.
- Polmonite.
- Meningite.
- Malattie infiammatorie acute e croniche.
- Malattie febbrili che costringono a letto per lungo tempo.
- Alcuni tumori che liberano sostanze procoagulanti o comprimono le vene.
- Immobilizzazione per trauma, intervento chirurgico, ingessatura.
- Terapie ormonali e squilibri ormonali.
- Chemioterapia e presenza di cateteri venosi.
Tipi di trombosi: classificazione
Si distinguono tre classi principali di trombosi: venosa, arteriosa e sistemica, ma anche in trombosi profonda e superficiale.
Invece, le varie tipologie di trombosi vengono classificate in base alla formazione del trombo, alle sue dimensioni e alla parte del corpo che colpisce.
Quindi, le conseguenze della trombosi prendono nomi diversi in funzione dell’organo che la trombosi colpisce e del fatto che si formi in una vena o in un’arteria.
1 – Trombosi venosa
Ci si trova di fronte a una trombosi venosa quando il trombo si è prodotto all’interno di una vena. L’effetto del trombo è simile a un restringimento o un’otturazione che si forma nel vaso sanguigno e impedisce il flusso del sangue. Nel caso di una vena, si tratta del flusso del sangue che ritorna verso il cuore. La trombosi venosa può essere profonda o superficiale.
- Trombosi venosa profonda. Si forma frequentemente nelle vene di una gamba o di un braccio. Più spesso si forma nelle vene delle gambe, in meno di 3 casi su 100 si forma nelle vene delle braccia.
- Tromboflebite (o trombosi venosa superficiale). È la trombosi di una vena superficiale accompagnata da una accentuata infiammazione. Si verifica spesso nelle gambe, ma anche nelle braccia o più raramente sull’addome, sul torace, sul pene.
- Sindrome post-flebitica. Qui, si tratta dell’insieme delle conseguenze causate da una trombosi venosa mal curata o non riconosciuta o ripetutasi nel tempo. Si verifica soprattutto nelle gambe. Infatti, le vene appaiono tortuose e dilatate, diventando vene varicose o varici, nelle quali il sangue tende a ristagnare. Inoltre, sulla cute della gamba compaiono delle macchie rossastre o scure, dolore continuo, sensazione di gambe affaticate e gonfie, soprattutto dopo molto tempo passato in piedi.
- Embolia polmonare. Questa è la complicanza più grave e temuta della trombosi venosa, soprattutto profonda ma anche superficiale. Poiché le vene portano il sangue dalla periferia al cuore, l’embolo che si stacca dal trombo formatosi in una vena arriva al cuore e da qui nel polmone, provocando l’embolia polmonare.
2 – Trombosi arteriosa
I trombi che si formano nelle arterie hanno una componente alta di piastrine, per questo motivo si curano con i farmaci antiaggreganti, che devono trattenere le piastrine dall’eccessiva tendenza ad aggregarsi. Si verifica di solito in arterie malate di aterosclerosi o colpite da malattie infiammatorie come le vasculiti, o da virus, o da malattie autoimmuni.
Infatti, queste malattie hanno in comune un potente stato infiammatorio, causato da fattori diversi. Ad esempio, nel caso dell’aterosclerosi, livelli di colesterolo troppo elevato troppo a lungo nel tempo, in concomitanza con diabete, ipertensione mal controllata, fumo di sigaretta, stupefacenti, concorrono a infiammare le pareti delle arterie e a provocare la reazione del sistema della coagulazione, che interviene per spegnere il fuoco dell’infiammazione e forma trombi con l’obiettivo di spegnere l’incendio.
Quindi, se i trombi sono troppo estesi o non si sciolgono rapidamente dopo aver svolto il loro compito, occupano spazio, chiudono il vaso e i tessuti che da quel vaso ricevevano nutrimento, soffrono e muoiono. Se dal trombo si liberano emboli, si chiudono arterie lontane dal punto in cui il trombo si era formato con sintomi determinati dalla sofferenza dell’organo in cui gli emboli sono arrivati.
Inoltre, la chiusura improvvisa di un’arteria causata da uno stress acuto, uno spavento, un grande dolore può scatenare un infarto con o senza trombosi.
Infine, anche le trombosi arteriose prendono il nome dell’organo colpito.
3 – Trombosi cerebrali
In questo ambito, si possono verificare trombosi delle vene cerebrali e trombosi delle arterie cerebrali.
- Trombosi delle arterie cerebrali. La chiusura di una arteria cerebrale provoca un ictus. Infatti, spesso la trombosi si verifica su placche aterosclerotiche, sulla parete arteriosa infiammata da: colesterolo troppo alto e troppo a lungo, ipertensione non curata, diabete, abitudini quali il fumo di sigaretta o l’abuso di sostanze stupefacenti.
- Trombosi delle vene cerebrali. La chiusura di una o più vene del cervello da parte di un trombo provoca sintomi subdoli e non sempre immediatamente riconoscibili. Purtroppo, è frequente nelle donne in terapia ormonale, durante la gravidanza, nel periodo dopo il parto.
- Trombosi retinica venosa e arteriosa. Può verificarsi in un’arteria o in una vena. È spesso la conseguenza di un trombo formatosi direttamente nel circolo della retina oppure di un embolo partito da una placca aterosclerotica sulla carotide o da un trombo formatosi nel cuore che fibrilla, spesso senza che la persona se ne accorga. Tuttavia, può causare cecità transitoria o permanente poiché riduce l’arrivo del sangue e quindi dell’ossigeno alle cellule nervose che compongono la retina.
4 – Trombosi addominali
Anche le trombosi addominali possono essere venose o arteriose. Si tratta di eventi frequenti in chi soffre di malattie importanti quali: epatite, malattie virali che provocano ingrossamento della milza, gastroenteriti, nefriti.
Possono essere, ma non necessariamente, il primo sintomo di tumori nascosti ancora non diagnosticati. Infine, possono accompagnare un’infiammazione acuta o cronica dell’intestino come la colite o la diverticolite intestinale.
- Trombosi addominale venosa. In particolare, il circolo venoso portale (fegato) può essere colpito da trombosi, anche senza che il paziente abbia sintomi, ma di solito la trombosi si verifica in presenza di una malattia infiammatoria dell’apparato gastrointestinale o del fegato stesso.
- Trombosi addominale arteriosa. E’ spesso grave, perché provoca infarto nell’organo colpito: se colpisce una arteria intestinale provoca un infarto intestinale, cioè la necrosi di una parte dell’intestino e dell’omento, la membrana a ventaglio che tiene unito l’intestino. Inoltre, questo si manifesta con dolore acuto, febbre e diarrea, e spesso si accompagna a peritonite complicata da perforazione intestinale, che richiede intervento chirurgico in urgenza.
5 – Trombosi sistemiche
Con questo termine ci si riferisce ad un fenomeno molto grave, che i medici definiscono sindrome catastrofica. Tecnicamente, si chiama “sindrome da coagulazione intravascolare disseminata”, nella quale si formano contemporaneamente diversi e numerosi trombi in diverse parti del corpo, in vene o arterie grandi e piccole.
Infatti, si verifica come complicanza grave di malattie infiammatorie acute con febbre elevata o di malattie tumorali diffuse.
A questo punto, il sistema della coagulazione del sangue viene attivato dallo stato infiammatorio e aumenta la tendenza a coagulare, producendo trombi diffusi, che consumano fattori della coagulazione e piastrine, causando paradossalmente trombosi diffuse ed emorragie in tutti gli organi del corpo, che perdono la loro funzione. Quindi, il paziente muore per embolia polmonare, insufficienza cardiaca, insufficienza renale ed epatica.
Si tratta per fortuna di un evento molto raro, che i medici conoscono e temono, per questo definito sindrome catastrofica ed è spesso mortale.
Cosa si rischia con la trombosi venosa?
Se la trombosi si verifica in un organo in cui ogni cellula è di vitale importanza, come nel caso di cuore e cervello, le conseguenze sono molto gravi.
Invece, se il fenomeno è contenuto o colpisce organi non vitali, provoca malattie apparentemente meno gravi come la trombosi venosa, ma che possono creare complicanze molto gravi come l’embolia polmonare.
- Ictus. È la conseguenza del mancato arrivo di sangue e ossigeno in una zona del cervello, provocato dalla rottura di un’arteria (ictus emorragico) o dalla sua occlusione da parte di un trombo/embolo (ictus ischemico). Quindi, nel giro di pochi minuti, i neuroni sofferenti per la mancanza di ossigeno muoiono e le parti del corpo che quei neuroni comandavano smettono di funzionare. Anche se l’ictus può essere riconosciuto e curato, spesso lascia invalidità molto gravi.
- Infarto. E’ la conseguenza di una trombosi che chiude in tutto o in parte un ramo delle arterie coronarie, interrompendo o riducendo l’afflusso di sangue al muscolo cardiaco e provocando la morte di una quantità più o meno grande di cellule muscolari del cuore. La gravità e le conseguenze dipendono dall’ampiezza della zona colpita e dalla profondità della lesione.
- Embolia arteriosa periferica e complicazioni. Quando un cuore fibrilla non riesce a svuotarsi completamente dal sangue ad ogni contrazione. Quindi, il sangue che ristagna nel cuore forma trombi, che possono occupare una parte della camera cardiaca oppure frammentarsi liberando emboli, che raggiungono arterie lontane dal cuore come: cervello, causando un ictus ischemico; arterie delle gambe, causando embolia periferica; arterie addominali, causando infarto intestinale, splenico, renale.
- Gangrena. E’ la conseguenza più grave della embolia arteriosa periferica, che si verifica spesso in pazienti con diabete e aterosclerosi. Infatti, le cellule muoiono per mancanza di ossigeno, e gravi infezioni si sovrappongono alla lesione e possono portare all’amputazione dell’arto, fino alla morte per setticemia.
Cosa fare in caso di trombosi?
Le malattie da trombosi possono essere curate, ma devono essere diagnosticate rapidamente. Infatti, l’organo colpito deve essere curato dallo specialista (cardiologo, neurologo, angiologo). Ma il sistema della coagulazione deve essere studiato e rimesso in equilibrio da un medico particolarmente competente sulla coagulazione. Infatti, vanno corretti eventuali sbilanciamenti per prevenire future nuove malattie da trombosi nello stesso organo o in un altro.
Farmaci per la trombosi
Generalmente, per curare la trombosi si impiegano i farmaci anticoagulanti, che riducono la capacità del sangue di coagulare e lo rendono quindi più fluido quel tanto che basta perché non si formino nuovi trombi e quelli già formatisi si sciolgano. Allo stesso tempo, non deve essere troppo fluido perché non si verifichino emorragie.
Ma in casi gravi, quando la trombosi venosa si complica con una embolia, in ospedale vengono somministrati farmaci trombolitici, che devono sciogliere rapidamente i trombi.
Quindi, è importante la scelta del farmaco adatto in ogni singola situazione. Tra questi ci sono:
- Anticoagulanti. Rallentano l’azione dei fattori procoagulanti presenti nel sangue, si usano sempre nelle trombosi venose e nell’embolia polmonare, ma possono essere efficaci anche nelle trombosi arteriose. Infatti, a dosi adeguate vengono usati non solo per curare la trombosi e l’embolia in atto ma anche per prevenire nuovi eventi in chi ha già avuto una trombosi.
- Dicumarolici. Sono una famiglia di farmaci anticoagulanti che agiscono bloccando parzialmente l’azione della vitamina K, indispensabile al fegato per produrre le molecole procoagulanti naturali. In questo modo, riducono l’arrivo di vitamina K al fegato che quindi fabbrica minori quantità di procoagulanti e il sangue rimane più fluido.
- Antiaggreganti. Sono farmaci che bloccano l’attività delle piastrine, impedendo loro di aggregarsi, rendendo il sangue più fluido e impedendo la formazione di trombi nelle arterie.
Come si cura una trombosi venosa?
Sia la prevenzione che la terapia prevedono la somministrazione di farmaci per ridurre la tendenza del sangue a coagulare in modo disordinato. Questi farmaci sono:
- Eparine, che si iniettano sotto cute, e in casi particolari endovena.
- Farmaci anticoagulanti orali.
La cura deve essere adeguata alle caratteristiche del paziente e prolungata finché il trombo non si sarà completamente sciolto e i vasi colpiti non si saranno completamente ripuliti dai trombi attaccati alle pareti. Infatti, può durare da tre mesi fino a un anno o più.
Invece, nei casi più gravi, nei quali il trombo ha liberato emboli che arrivano al polmone, il cuore combatte per spingere il sangue e si dilata, perdendo efficienza. In questi casi, i medici utilizzano farmaci molto potenti, chiamati trombolitici che devono sciogliere rapidamente il trombo/embolo per liberare il sistema idraulico dell’organo colpito e ridargli efficienza.

Trombosi in gravidanza
Nelle donne in gravidanza la probabilità di trombosi venosa si quadruplica dall’inizio della gestazione e progressivamente aumenta fino a moltiplicarsi fino a 25/60 volte nei 60 giorni dopo il parto.
Questo fenomeno dipende da diversi fattori:
- Assetto ormonale della donna incinta che rende le vene più flaccide e meno elastiche.
- Compressione dell’utero sulle due vene iliache.
- Cambiamento dell’equilibrio nel sangue.
- Circolazione rallentata nella placenta.
- Aumento del sangue circolante.
Il parto rappresenta il momento di maggiore rischio per l’aumento della pressione endoaddominale e per la compressione del bambino sulla pelvi nella fase del travaglio e della espulsione. Anche l’aborto deve essere considerato un fattore di rischio per trombosi venose.
Dunque, in entrambi i casi, il rischio aumenta se la donna:
- E’ costretta a lungo a letto, per esempio per minaccia di aborto.
- Aumenta eccessivamente di peso o era già in sovrappeso prima della gravidanza.
- Ha diabete, ipertensione e fuma.
- Utilizza ormoni di supporto per favorire il buon esito della gravidanza.
- Soffre di infezioni recidivanti (cistiti/vaginiti).
- Ha una o più mutazioni per trombofilia.
- Soffre di malattie del cuore.
- Ha avuto precedenti episodi di flebiti o trombosi.
- Soffre di vene varicose.
Come prevenire la trombosi
La prevenzione primaria della trombosi si basa sulla correzione dei principali fattori di rischio, come il fumo, l’obesità, il diabete mellito, l’ipertensione arteriosa, la dislipidemia e la sedentarietà.
Ma c’è anche una predisposizione ereditaria o genetica, influenzata dai suddetti fattori di rischio, chiamata “trombofilia”. Si tratta di una condizione in cui un soggetto, per cause congenite o acquisite, mostra una predisposizione ai fenomeni trombotici sia arteriosi che venosi, con una tendenza alle recidive anche in assenza di cause scatenanti.
Anche uno stile di vita sano è fondamentale per ridurre il rischio di molte malattie, trombosi compresa. Ecco quali comportamenti adottare e quali evitare.
Alimentazione sana
- Meno grassi saturi.
- Limitare il sale: non più di un cucchiaino da tè al giorno.
- Pesce: almeno tre volte alla settimana.
- Meno carne rossa, più carne bianca.
- Verdura e frutta: cinque porzioni al giorno.
- Limitare cibi fritti e prodotti da forno confezionati.
- Limitare l’alcol.
Parametri da tenere sotto controllo
Oltre ad avere uno stile di vita sano che riduca il rischio della trombosi e di molte altre malattie, vanno tenuti sotto controllo i seguenti paramentri:
- Tenere sotto controllo glicemia, colesterolo e trigliceridi.
- Misurare il giro vita e ridurre il peso se eccessivo.
- Misurare periodicamente la pressione arteriosa e prendere con attenzione i farmaci antipertensivi se consigliati dal medico.

Stile di vita
Ecco che cosa si può fare e cosa deve fare un paziente per evitare ricadute.
- Indossare calze elastiche per un tempo prolungato, fino a 2 anni ed oltre. Si indossano la mattina dopo aver tenuto le gambe sollevate appoggiate alla testiera del letto, compiendo alcuni esercizi di rotazione delle caviglie e contrazione dei polpacci: le gambe diventano pallide, segnalando che le vene stanno riportando il sangue al cuore, e vanno portate tutto il giorno, ogni giorno.
- Mettere sotto i piedi del letto o della rete due supporti da 15 cm, come due mattoni o due vecchi libri, in modo che durante la notte il sangue torni più rapidamente al cuore e non ristagni nelle vene delle gambe.
- Rispettare un programma di attività fisica possibilmente quotidiana, ognuno in funzione delle proprie possibilità e capacità, come camminata a passo relativamente veloce, bicicletta, nuoto, ballo. Infatti, durante l’attività fisica i muscoli delle gambe si contraggono e aiutano il sangue a tornare rapidamente al cuore.
- Evitare di esporre le gambe al sole durante le ore più calde o troppo vicine a fonti dirette di calore come stufe o camini.
- Assumere i farmaci prescritti dal medico nei tempi e nelle dosi indicate, rispettando gli orari.
- Evitare di stare per troppo tempo in piedi, soprattutto senza calze elastiche. Se non si può evitare, allora contrarre i polpacci, spostare il peso da una gamba all’altra e sollevarsi sulle caviglie.
Rimedi naturali per prevenire la trombosi
Gli integratori a base di omega-3, che sono estratti di olio di fegato di merluzzo, contengono l’acido eicosapentaenoico, una sostanza che svolge un’azione antiaggregante naturale e blanda sulle piastrine.
Non sono farmaci, ma integratori che possono aiutare a mantenere la fluidità del sangue nelle situazioni nelle quali non è necessario un vero e proprio farmaco antitrombotico.
Inoltre, contribuiscono a ridurre i livelli di trigliceridi nel sangue, non interferiscono con altri farmaci in uso, e non provocano emorragie.
Conclusioni
La trombosi è una condizione seria che richiede attenzione e consapevolezza. Riconoscere tempestivamente i sintomi, come gonfiore, dolore o arrossamento degli arti, è fondamentale per intervenire rapidamente e prevenire complicazioni.
La prevenzione gioca un ruolo importante: adottare uno stile di vita attivo, seguire una dieta equilibrata e smettere di fumare può contribuire a ridurre il rischio.
Inoltre, per chi ha una predisposizione genetica o altri fattori di rischio, è importante consultare regolarmente un medico e seguire le raccomandazioni. Informarsi e agire prontamente può fare la differenza nella gestione efficace della trombosi.
Vuoi scoprire di più sulla trombosi? Iscriviti alla newsletter di Melarossa per ricevere consigli, informazioni e molto altro direttamente nella tua casella mail.
Con la consulenza di Lidia Rota Vender, Specialista in Ematologia e Malattie cardiovascolari da Trombosi e Presidente di ALT – Associazione per la Lotta alla Trombosi e alle malattie cardiovascolari. Onlus www.trombosi.org.
Fonti: