L’emicrania (letteralmente “metà cranio”) non è solo un mal di testa, ma una condizione neurologica complessa con cause e sintomi diversi.
Uno degli aspetti tipici dell’attacco emicranico, infatti, è proprio la localizzazione laterale del dolore. Infatti, solitamente colpisce soltanto un lato della testa, il destro o il sinistro senza differenze (può essere anche bilaterale).
Insieme alla cefalea a grappolo e a quella di tipo tensivo, l’emicrania fa parte del gruppo delle cefalee primarie.
Il riposo in un ambiente tranquillo è spesso essenziale per chi ne soffre. Quando sintomi persistono per almeno 15 giorni al mese, per tre mesi consecutivi, o si tratta di un’emicrania frequente, si parla di emicrania cronica. Le donne sono più predisposte.
Scopri allora cos’è l’emicrania, quali sono i sintomi e le cause e come fa passare il mal di testa.
Cos’è l’emicrania?
Dal greco hemikranìa (dolore su un lato della testa), l’emicrania si presenta con un dolore generalmente unilaterale, bilaterale e pulsante. Può durare dalle 4 alle 72 ore e si può associare a sintomi come nausea, ipersensibilità alla luce, ai suoni o agli odori.
Non è un sintomo ma una malattia vera e propria di natura neurologica che affligge soprattutto le donne. Rappresenta la terza patologia più frequente e la seconda più disabilitante secondo l’Organizzazione Mondiale della Sanità (OMS).
Non va confusa con la cefalea. Si tratta sempre di mal di testa, ma per cefalea si intende qualsiasi dolore alla testa. L’emicrania, invece, è un tipo di cefalea con caratteristiche specifiche di cui esistono diversi tipi come l’emicrania con aura, oftalmica, a grappolo, ecc.
Oggi per la cura dell’emicrania ci sono diversi farmaci innovativi e molto specifici. Tuttavia resta un disturbo poco conosciuto e spesso non trattato adeguatamente, nonostante sia potenzialmente molto invalidante.
Può essere secondaria però a una malattia sottostante, ma generalmente si presenta come sintomo occasionale.
Tipi di emicrania
Emicrania con aura
L’emicrania con aura, in circa il 20% dei casi, è preceduta da sintomi neurologici transitori (aura emicranica). Si tratta di un insieme di disturbi visivi, motori e/o neurologici che possono precedere l’arrivo dell’attacco emicranico.
La frequenza degli attacchi è più irregolare rispetto all’emicrania senz’aura, con periodi di remissione anche molto lunghi; generalmente le due forme possono coesistere.
Inoltre, esistono tipologie particolari di aura, come quella tronco-encefalica ed emiplegica. Nel primo caso, i sintomi possono riguardare disturbi della vista, dell’udito e senso di disorientamento. Invece, l’emicrania emiplegica è caratterizzata solitamente da un deficit motorio completamente reversibile nell’arco delle 72 ore.
Emicrania senz’aura
È una forma molto diffusa che colpisce circa il 12% della popolazione generale ed è tre volte più frequente nel sesso femminile. Tale prevalenza aumenta gradualmente dai 12 ai 40 anni, età oltre la quale si registra una progressiva diminuzione. Si caratterizza da dolore, sintomi di tipo neurovegetativo e ipersensibilità agli stimoli sensoriali.
Si presenta generalmente con attacchi ricorrenti e invalidanti di dolore pulsante, di intensità e di durata variabili, dalle 4 alle 72 ore se non trattata.
Emicrania oftalmica
È un tipo di mal di testa contraddistinto dalla comparsa di disturbi visivi e/o sintomi neurologici. Le cause non sono ancora chiare, ma è possibile fare delle ipotesi tra cui:
- Infiammazione del trigemino, il nervo cranico che dall’orecchio si irradia sul volto, fino a coinvolgere fronte, occhi e mandibola.
- Difetti della vista come miopia, astigmatismo e ipermetropia, che non sono corretti con gli occhiali.
- Affaticamento degli occhi.
Un episodio di emicrania oftalmica può durare da pochi minuti a diverse ore.
Emicrania a grappolo
La cefalea a grappolo è un tipo di mal di testa intenso e localizzato, caratterizzato da attacchi ripetuti che si verificano in gruppi o “a grappolo”. Questi attacchi possono persistere per settimane o addirittura mesi, con periodi di remissione tra un attacco e l’altro.
Sebbene non rappresenti un pericolo per la salute, questa forma di mal di testa può provocare un dolore così intenso da influire significativamente sulla qualità della vita.
Altre forme di emicrania
- Emicrania parossistica: è caratterizzata da attacchi di dolore unilaterale, di elevata intensità, nella zona del cranio tra occhio e orecchio che può durare dai 2 ai 30 minuti. La frequenza degli attacchi è solitamente superiore ai cinque al giorno.
- SUNCT: si tratta di una sindrome rara caratterizzata da attacchi di dolore unilaterale, localizzato nella zona dell’occhio, di tipo trafittivo, che può durare dai 5 secondi ai 10 minuti. La frequenza degli attacchi è in genere elevata e la terapia è soltanto di tipo preventivo, poiché gli attacchi sono di durata troppo breve per essere trattati con farmaci.
- Hemicrania continua: è un mal di testa persistente unilaterale, con dolore quotidiano e continuo moderatamente intenso per almeno 3 mesi. Inoltre, può essere accompagnata da sintomi come: lacrimazione, congestione nasale, e/o miosi (restringimento della pupilla). La remissione completa si ottiene solamente con determinati farmaci.

I sintomi dell’emicrania
Nell’emicrania forte, il dolore pulsante o lancinante è solitamente avvertito da un lato della testa ma può manifestarsi anche in entrambi i lati. Può essere, inoltre, moderato ma anche grave e invalidante.
L’attività fisica, la luce intensa, i rumori e alcuni odori possono aggravare il dolore. Infatti, l’aumento della sensibilità costringe molte persone a stare al buio, a sdraiarsi e se possibile a dormire. Le emicranie tipicamente passano durante il sonno.
La progressione dei sintomi è detta “marcia emicranica”.
L’emicrania si può associare, inoltre, ad altre patologie quali: disturbi di natura psichiatrica, epilessia, sindromi dolorose croniche, allergie, asma e patologie circolatorie.
Sintomi nell’emicrania senza aura
I sintomi che accompagnano la crisi emicranica, legati in particolar modo all’ipersensibilità e alle stimolazioni ambientali, sono molto frequenti (in più dell’80% dei casi) e rappresentano un disturbo insopportabile quanto il dolore. Chi ne è colpito, tende a rimanere fermo, disteso e al buio, evitando qualsiasi stimolo ambientale, uditivo, visivo od olfattivo.
Al termine dell’attacco emicranico possono manifestarsi sensazioni di spossatezza, irritabilità, difficoltà di concentrazione o al contrario euforia e iperattività.
Sintomi nell’emicrania con aura
I sintomi si sviluppano gradualmente nell’arco di 5-20 minuti fino a un massimo di 60 minuti, sono transitori e completamente reversibili.
L’aura tipica è costituita, nella maggioranza dei casi, da sintomi visivi come un iniziale scotoma scintillante, cioè un piccolo puntino luminoso monocromatico o multicolorato che si espande a macchia d’olio, coinvolgendo a volte gran parte del campo visivo. In altri casi la percezione visiva può essere distorta, ad esempio a mosaico o come se fosse filtrata da un vetro smerigliato.
Tutti i disturbi visivi possono essere seguiti da sintomi sensitivi quali parestesie (alterazione della sensibilità degli arti o altre parti del corpo), tipo formicolio o puntura di spillo.
Sintomi dell’emicrania oftalmica e dell’emicrania a grappolo
I sintomi visivi della cefalea oftalmica sono completamente reversibili e comprendono fotofobia, fosfeni (flash e lampi di luce), scotomi (visione di macchie scure o colorate) e perdita transitoria della vista.
Al mal di testa, inoltre, si possono associare: nausea, vertigini e formicolio agli arti superiori.
Invece, l’emicrania a grappolo è caratterizzata da sintomi distintivi che si manifestano su un solo lato della testa. Si presenta improvvisamente e può durare fino a 3 ore. Il dolore è estremamente acuto e bruciante, solitamente concentrato nella zona intorno all’occhio e alla tempia, ma può irradiarsi anche verso collo, fronte e mandibola.
Altri sintomi comuni includono congestione nasale, lacrimazione degli occhi, sudorazione e arrossamento del volto.
Cause dell’emicrania
Secondo gli studi, nonostante i meccanismi non siano ancora noti, l’emicrania è una malattia a carattere familiare con base genetica.
Il cervello emicranico è ipereccitabile e spende molta più energia di quanta ne produca. La sua caratteristica è convertire in dolore gli stimoli non dolorosi come lo stress, le variazioni ormonali femminili, i cambi climatici, le irregolarità del ritmo sonno-veglia, il digiuno, ecc.
Durante la fase dolorosa vera e propria, tuttavia, il protagonista è il sistema trigemino-vascolare, costituito dall’interconnessione tra terminazioni nervose trigeminali e i vasi sanguigni della meninge.
Infatti, secondo gli studi, il dolore emicranico sarebbe in realtà un “dolore delle meningi” e non del cervello.
L’emicrania è dunque una patologia clinicamente eterogenea. La componente genetica e quindi ereditaria può interagire anche con dei fattori scatenanti l’emicrania. Tra questi:
- Alterazioni del ritmo sonno-veglia.
- Fattori ambientali (variazioni climatiche, altitudine, esposizione a luce intensa, ecc.).
- Assunzione di farmaci (contraccettivi orali, antiipertensivi, ecc.).
- Stress.
- Fluttuazioni ormonali.
- Assunzione di cibi particolari o bevande alcoliche.
Emicrania e fattori ormonali
Vista la prevalenza dell’emicrania nelle donne, i fattori ormonali rivestono spesso un ruolo decisivo. Infatti, generalmente, le crisi emicraniche coincidono con la fase di ovulazione o con il ciclo mestruale.
Durante la pubertà (quando i livelli di estrogeni aumentano) le emicranie diventano molto più frequenti tra le ragazze rispetto ai ragazzi, mentre diventano meno intense nell’ultimo trimestre di gravidanza, quando i livelli di estrogeni sono relativamente stabili.
Inoltre, i contraccettivi orali sembrano peggiorare il decorso della malattia. Quindi, per chi soffre di emicranica con aura, l’uso delle pillole con associazioni estroprogestiniche può peggiorare o perfino scatenare le crisi.
Generalmente la menopausa comporta un miglioramento della frequenza e intensità delle crisi.
Emicrania: diagnosi
La diagnosi dell’emicrania è essenzialmente clinica. Esami diagnostici quali Tomografia Computerizzata (TC) o Risonanza Magnetica non sono necessari. Tuttavia, in presenza di sintomi atipici e se i risultati dell’esame obiettivo (che include un esame neurologico) sono alterati, solitamente vengono prescritte indagini più approfondite.
Il medico, attraverso la visita, solitamente controlla la vista, la coordinazione dei movimenti e i riflessi. Ciò consente di escludere la presenza di altre cause. È importante poi capire se il dolore è: da un solo lato, di tipo pulsante, compromette lo svolgimento delle attività quotidiane, peggiora con il movimento e l’attività fisica, si associa a nausea e vomito e/o a una eccessiva sensibilità alla luce e ai rumori.
La diagnosi si basa quindi sui sintomi caratteristici, ma anche sui risultati della visita neurologica completa che serve ad escludere altre patologie che possono essere alla base dell’emicrania.
Può essere molto utile, per cercare di capire i fattori scatenanti, tenere un diario dove annotare tutti i dettagli degli attacchi emicranici: data e ora, descrizione del dolore (tipo, dove, intensità, durata e frequenza), eventuali farmaci assunti, cibi consumati, attività svolte prima della sua comparsa, ecc.
Serve anche per definire l’efficacia della terapia prescritta.
Emicrania: cure e terapia
La terapia dell’emicrania solitamente prevede l’uso di farmaci definiti sintomatici, da assumere durante l’attacco emicranico vero e proprio, allo scopo di diminuire o eliminare i sintomi, e una terapia profilattica da assumere quotidianamente, per un tempo variabile, ma non inferiore ai 3 mesi. Quindi, l’obiettivo è:
- Diminuire la frequenza degli attacchi, la loro intensità, durata e impatto sulla qualità di vita.
- Migliorare l’efficacia della terapia sintomatica, agendo in maniera sinergica.
Il trattamento pertanto prevede l’assunzione di analgesici, farmaci antinfiammatori non steroidei (FANS) e terapie specifiche per l’emicrania, come i triptani; infine terapie adiuvanti come quelle per i disturbi gastrointestinali.
È possibile anche ricorrere a dei rimedi naturali, soprattutto nei casi di dolore più lieve.

Cure naturali per l’emicrania
Per lenire gli attacchi emicranici, ci sono una serie di rimedi o cure naturali che possono attenuare il dolore e alleviare i sintomi correlati. Però, non ci sono evidenze scientifiche in tal senso. Eccone alcuni in sintesi:
Rimedi fitoterapici e aromaterapia
Esistono piante calmanti adatte soprattutto per le emicranie da stress. Tra questi il partenio, il cui fiore ricorda quello della camomilla, che ha un effetto antinfiammatorio e allevia sintomi come nausea e sensibilità alla luce. Anche la radice di zenzero è nota per alleviare il dolore.
Infatti, secondo alcuni studi, lo zenzero sarebbe in grado di bloccare le prostaglandine, le molecole che scatenano l’infiammazione e che sono, in parte, responsabili del mal di testa. Inoltre, sono molto utili anche i Fiori di Bach da scegliere in base alla tipologia di emicrania e ai sintomi.
Per dare sollievo all’emicrania, i seguenti olii essenziali per l’aromaterapia sono particolarmente adatti: gli olii all’arancia, citronella, eucalipto, lavanda, menta piperita e sandalo.
Un buon modo per alleviare il mal di testa è fare un massaggio mescolando olio essenziale di lavanda con quello di menta. Infatti, la lavanda ha proprietà sedative e rilassanti mentre la menta ha un effetto analgesico naturale, utile anche per sciogliere le contratture muscolari.
Integratori
Per riequilibrare il sistema nervoso sono utili integratori che contengono magnesio e vitamina B6. Alcuni studi hanno dimostrato che anche un’integrazione di coenzima Q10 può contribuire a combattere naturalmente l’emicrania e i sintomi correlati come la nausea.
Agopuntura e Ayurveda
Secondo i ricercatori americani della Duke University, l’agopuntura sembra essere molto utile nella cura delle emicranie, specialmente quelle dovute alla tensione muscolare.
Anche la medicina ufficiale sta riconoscendo che questa tecnica è perfino più efficace degli analgesici presi per calmare il dolore cronico e acuto. Inoltre, non presenta gli effetti collaterali che hanno i farmaci e i suoi effetti sono duraturi.
Un metodo efficace per curare il mal di testa è un massaggio abhyanga (massaggio caldo) con un particolare olio a base di olio di sesamo ed estratti di piante officinali.
Questo tipo di massaggio è indicato per riequilibrare i dosha, principi su cui si fonda l’Ayurveda, responsabili di tutti i processi di nascita, crescita, decadimento e morte.
Sport e attività fisica
L’attività fisica, se fatta con regolarità, può sicuramente essere un buon antidoto all’emicrania. Infatti, il maggiore apporto di ossigeno, la riduzione della dilatazione dei vasi sanguigni cerebrali e l’aumento dell’elasticità muscolare nella zona del collo e delle spalle sono un toccasana per chi soffre di emicrania. Tuttavia, vanno evitati gli sforzi fisici prolungati perché possono essere controproducenti.
Tra le attività consigliate dagli esperti ci sono il pilates, lo yoga e il Qi gong perché aiutano a desensibilizzare al dolore a livello del sistema nervoso centrale. Anche la corsa o andare in bicicletta può aiutare, poiché attenua lo stress e la tensione muscolare contribuendo al rilascio delle endorfine che sono antidolorifici naturali.
Stessa cosa vale per il nuoto, soprattutto per rafforzare i muscoli dorsali e cervicali.
Si può prevenire l’emicrania?
Esistono vari rimedi, farmacologici e non, per ridurre il rischio di comparsa dell’emicrania. Vediamo i principali.
Farmaci
In caso di elevata frequenza e intensità delle crisi emicraniche mensili (almeno 3 crisi che causino disabilità della durata di 3 o più giorni), oppure quando la risposta alla terapia sintomatica non è più efficace, è importante sostenere una terapia farmacologica di prevenzione da assumere quotidianamente per almeno 3 mesi.
Si ritiene efficace quando riesce a ridurre di almeno il 50% il numero delle crisi mensili.
Altre forme di prevenzione
Saper riconoscere i sintomi consente di agire tempestivamente. Molto utile in questo senso è il “diario della cefalea”, nel quale annotare tutti i sintomi che precedono di giorni o di ore l’arrivo dell’emicrania, i fattori scatenanti, il momento della giornata in cui compare l’attacco emicranico e tutte le informazioni utili.
Con queste informazioni, ove possibile, possono essere individuati ed eliminati i fattori scatenanti aiutando il medico a pianificare e regolare meglio la terapia.
Infine, è consigliabile anche adottare degli interventi comportamentali come il rilassamento, il biofeedback e la gestione dello stress per controllare gli attacchi di emicrania, soprattutto quando lo stress è un fattore scatenante o quando si assumono troppi farmaci per controllare le emicranie.
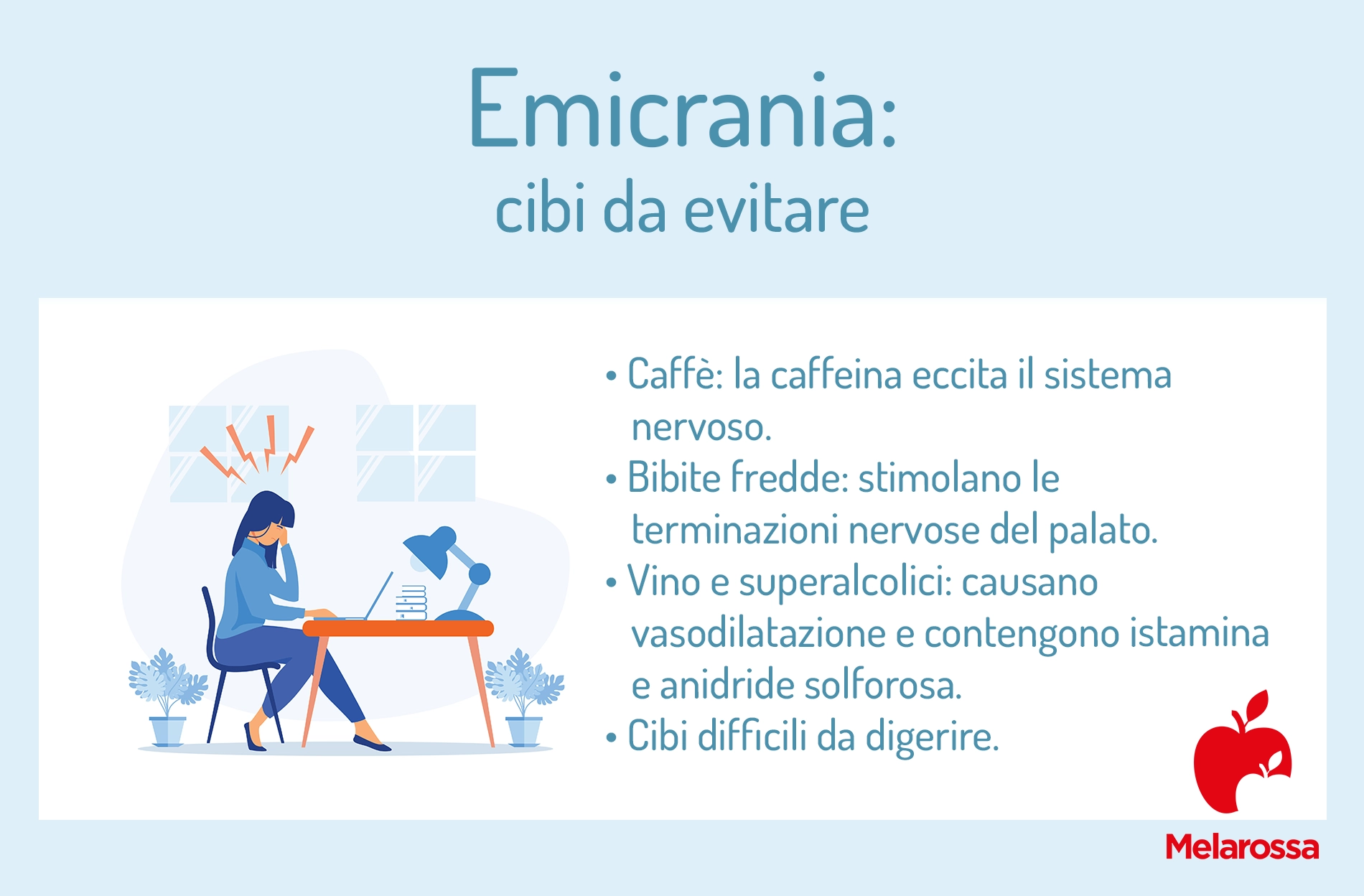
Emicrania: dieta e alimentazione
L’associazione emicrania/alimentazione non ha evidenze scientifiche certe, tuttavia ricorrere a una corretta alimentazione per prevenire e alleviare i sintomi delle emicranie è una pratica antica. Infatti, già Ippocrate conosceva la relazione tra il consumo di alcuni alimenti e l’insorgenza dell’emicrania. Quindi, alcuni cibi, per la presenza di determinate sostanze nutritive, possono causare emicrania.
È accertato che nell’attacco emicranico si succedono due fasi, una di vasocostrizione intracranica e una di vasodilatazione extracranica, con liberazione di alcune sostanze come ad esempio la serotonina, l’istamina, ecc. Quindi, per questo motivo le persone predisposte dovrebbero evitare alimenti contenenti tali sostanze o che inducono la loro liberazione nel sangue.
Inoltre è bene fare attenzione anche ad alcune sostanze contenute negli alimenti: in particolare ai nitrati usati per conservare salumi e insaccati, alla tiramina presente nei formaggi stagionati, al glutammato di sodio usato nei dadi per brodo e nelle zuppe pronte in busta o nella cucina cinese, ai tannini del vino rosso.
Poiché la sensibilità agli alimenti è soggettiva, chi soffre di emicrania o cefalea dovrebbe prestare attenzione alle possibili correlazioni tra insorgenza dei sintomi e pasto precedente, per individuare esattamente i cibi che provocano o aggravano gli attacchi.
Le indicazioni generali sono comunque quelle di una dieta bilanciata evitando troppo sale e associando periodicamente all’alimentazione vitamine e sali minerali.
Con la consulenza del Prof. Giovanni Fabbrini, professore ordinario di Neurologia c/o l’Università La Sapienza di Roma, Dipartimento di Scienze Umane e dirigente medico c/o il Policlinico Umberto I di Roma.
Fonte:
La Neurologia della Sapienza, edizione 2022, Esculapio Editore.