L’ipotiroidismo è una malattia della ghiandola tiroidea, un disturbo che si manifesta quando la tiroide produce un livello insufficiente di ormoni tiroidei. Si può rilevare attraverso un semplice prelievo del sangue per misurare i livelli di T3 e T4, gli ormoni tiroidei, e di TSH, l’ormone prodotto dall’ipofisi con il preciso scopo di stimolare la funzionalità tiroidea.
La tiroide è una ghiandola molto importante per il nostro corpo. Regola il metabolismo e influisce sul sistema cardiovascolare e sul sistema nervoso. È dunque evidente che una tiroide che non funziona correttamente può avere conseguenze anche rilevanti sulla nostra salute.
Poiché la ghiandola tiroidea regola i processi metabolici, i sintomi dell’ipotiroidismo evidenziano un rallentamento del metabolismo e si manifestano solitamente con: aumento del peso, senso di stanchezza, alterazione del ciclo mestruale, stitichezza, difficoltà di concentrazione, ritenzione idrica, alterazione del battito cardiaco e del livello lipidico nel sangue.
Le cause sono diverse e la diagnosi si avvale di prelievi del sangue per la misurazione dei livelli ormonali e di un’ecografia tiroidea. La terapia consiste nell’assunzione quotidiana di tiroxina prodotta in laboratorio (quindi sintetica), come la levotiroxina, per via orale.
E’ una condizione che colpisce più le donne rispetto agli uomini, con una prevalenza che cresce con l’aumentare dell’età. Infatti, rappresenta la più frequente alterazione endocrina della donna in età fertile e, in gravidanza, si manifesta con un’incidenza 100 volte superiore rispetto all’ipertiroidismo.
Ipotiroidismo: che cos’è
E’ una malattia della tiroide che scaturisce da un’insufficiente produzione di ormoni tiroidei, la tiroxina (T4) e la triiodotironina (T3). Quindi, si caratterizza da un rallentamento generalizzato dei processi metabolici causato, appunto, da un difetto di secrezione o di attività ormonale.
Nella normalità, la sintesi e la secrezione di questi ormoni sono regolate da un complesso meccanismo coordinato dall’ipotalamo attraverso la produzione del Thyreothropin Releasing Hormone (TRH) che stimola, a livello dell’ipofisi, la formazione di Thyreothropin Stimulating Hormone (TSH) il quale, a sua volta, induce la secrezione di ormoni (T3 e T4) nella tiroide.
Questo sistema complesso è definito il “sistema ipotalamo-ipofisi-tiroide”.
Da un punto di vista clinico, l’ipotiroidismo è classificato, sulla base dei sintomi e dei livelli ematici degli ormoni tiroidei circolanti (TSH, T3, T4), in:
- Subclinico (con sintomatologia lieve o assente; il TSH è compreso tra 2,5 e 10 mIU/L).
- Conclamato (con segni evidenti di malattia; il TSH è maggiore di 10 mIU/L). È causato da un’insufficiente azione degli ormoni tiroidei a livello organico, che determina un rallentamento di tutti i processi metabolici. I livelli di TSH sono molto elevati, mentre quelli di T3 e T4 sono piuttosto ridotti. I sintomi sono quelli tipici della malattia.
Ipotiroidismo subclinico
E’ una condizione che rimanda a un’insufficienza tiroidea iniziale in cui i sintomi sono sfumati e poco specifici come ad esempio:
- Debolezza.
- Intolleranza al freddo.
- Alterazione del ciclo mestruale.
- Dolori muscolari.
- Tendenza allo stato depressivo.
Il livello di TSH è lievemente aumentato, mentre T3 e T4 sono nella norma. Tuttavia, questa condizione nel tempo progredisce, fino a diventare conclamata.
La causa più frequente per questa tipologia sono le malattie autoimmuni, ma anche carenza di iodio, terapie con iodio radioattivo, radioterapia, ecc.
Sintomi dell’ipotiroidismo

La sintomatologia dell’ipotiroidismo dipende da alcuni fattori come l’età di insorgenza, la durata e le cause che hanno portato alla comparsa della malattia.
Nell’adulto la sintomatologia può variare da forme asintomatiche o sfumate (ipotiroidismo subclinico) a forme clinicamente evidenti, anche se rare, come il mixedema (edema sottocutaneo, una forma comunque grave di ipotiroidismo).
I sintomi e i segni più frequenti dell’ipotiroidismo sono:
- Affaticamento.
- Cute secca.
- Alterazioni della memoria e difficoltà di concentrazione.
- Crioestesia (eccessiva sensibilità al freddo).
- Stitichezza.
- Raucedine.
- Alti livelli di colesterolo nel sangue.
- Irregolarità mestruale.
- Tendenza alla depressione.
- Sensazione di gonfiore.
- Difficoltà di controllo del peso.
- Umore variabile.
- Ipostenia (diminuzione della forza muscolare).
- Palpitazioni (tachicardia).
In molti casi si tratta di sintomi presenti per la coesistenza di altre patologie autoimmuni, in particolare patologie gastrointestinali come la celiachia, la gastrite cronica autoimmune, l’anemia microcitica, ecc. Per questo motivo sarebbe opportuno eseguire ulteriori indagini diagnostiche.
Nei bambini, invece, in caso di patologia congenita (cioè dalla nascita), grazie allo screening neonatale, l’ipotiroidismo si può trattare precocemente. Tuttavia, durante la gravidanza il feto ha comunque sofferto della carenza ormonale, quindi l’inizio della terapia sostitutiva avviene con più o meno 9 mesi di ritardo.
Nei bambini, almeno per le forme subcliniche, i pediatri spesso preferiscono non intervenire e monitorare il piccolo, poiché spesso si tratta di forme passeggere che prevedono (almeno nel 50% dei casi) un ripristino spontaneo dell’equilibrio tiroideo.
Ipotiroidismo: cause
Le cause di ipotiroidismo possono essere diverse, quindi per semplificazione è classificato in 4 categorie in base alle cause.
- Primario. Se il danno riguarda proprio la tiroide che non riesce a secernere adeguate quantità di ormoni tiroidei. Ad esempio nelle malattie autoimmuni, asportazione della tiroide (ipotiroidismo post-chirurgico), trattamento della tiroide con radiazioni, infezioni, disgenesia tiroidea (difetti congeniti della struttura anatomica della tiroide), deficit o eccesso di iodio, uso prolungato di alcuni farmaci, ecc. La causa più comune è la tiroidite di Hashimoto o tiroidite linfocitaria cronica, più comune nelle donne rispetto agli uomini.
- Secondario. Se il danno riguarda l’ipofisi con alterazione della produzione di TSH. Ad esempio tumori o altri processi infiltrativi come le metastasi, interventi chirurgici o radioterapia, traumi, malattie autoimmuni (come la linfocitosi ipofisaria), meningiomi, difetti congeniti (come l’ipoplasia ipofisaria) ecc.
- Terziario. Se il danno riguarda il malfunzionamento dell’ipotalamo. Ad esempio nelle malattie infettive come la tubercolosi, sarcoidosi, linfoma, ecc.
- Periferico. Se deriva da un difetto nell’azione periferica degli ormoni tiroidei, sia per un’alterazione recettoriale, sia per un problema dei trasportatori intracellulari degli ormoni stessi.
Il terziario e secondario sono detti anche “ipotiroidismo centrale”.
Ipotiroidismo in gravidanza
La prevalenza di elevati livelli di TSH nelle donne in età fertile è del 2-3%, una percentuale che aumenta nelle aree dove l’apporto di iodio è insufficiente.
La principale causa di ipotiroidismo in gravidanza è, infatti, rappresentata proprio dalla carenza di iodio. In molte zone dell’Italia, lo iodio è presente in quantità così esigue nell’ambiente e negli alimenti che, per raggiungere il fabbisogno minimo giornaliero, occorre assumere integratori, come ad esempio il sale iodato.
Anche le patologie autoimmuni sono le principali responsabili di ipotiroidismo in gravidanza, mentre altre cause, meno frequenti, sono:
- Chirurgia tiroidea.
- Ablazione con radioiodio (distruzione del tessuto residuo non asportato chirurgicamente).
- Uso di farmaci che interferiscono con il metabolismo degli ormoni tiroidei.
- Ipotiroidismo congenito.
- Ipotiroidismo centrale dovuto a patologie dell’ipotalamo o dell’ipofisi.
La diagnosi di ipotiroidismo in gravidanza non è semplice, poiché i sintomi non sono specifici e si possono confondere con disturbi comuni in gravidanza (aumento del peso, astenia, stipsi, intolleranza al freddo, cute secca, ecc.).
Si può comunque sospettare ipotiroidismo nelle donne con fattori predisponenti come la familiarità, patologie autoimmuni o la presenza di gozzo.
I possibili effetti della carenza ormonale tiroidea possono essere:
- Ipertensione gestazionale.
- Parto prematuro.
- Emorragia da parto.
- Basso peso alla nascita.
- Maggiore rischio di aborto.
- Morte del feto.
- Deficit dello sviluppo neurocognitivo.
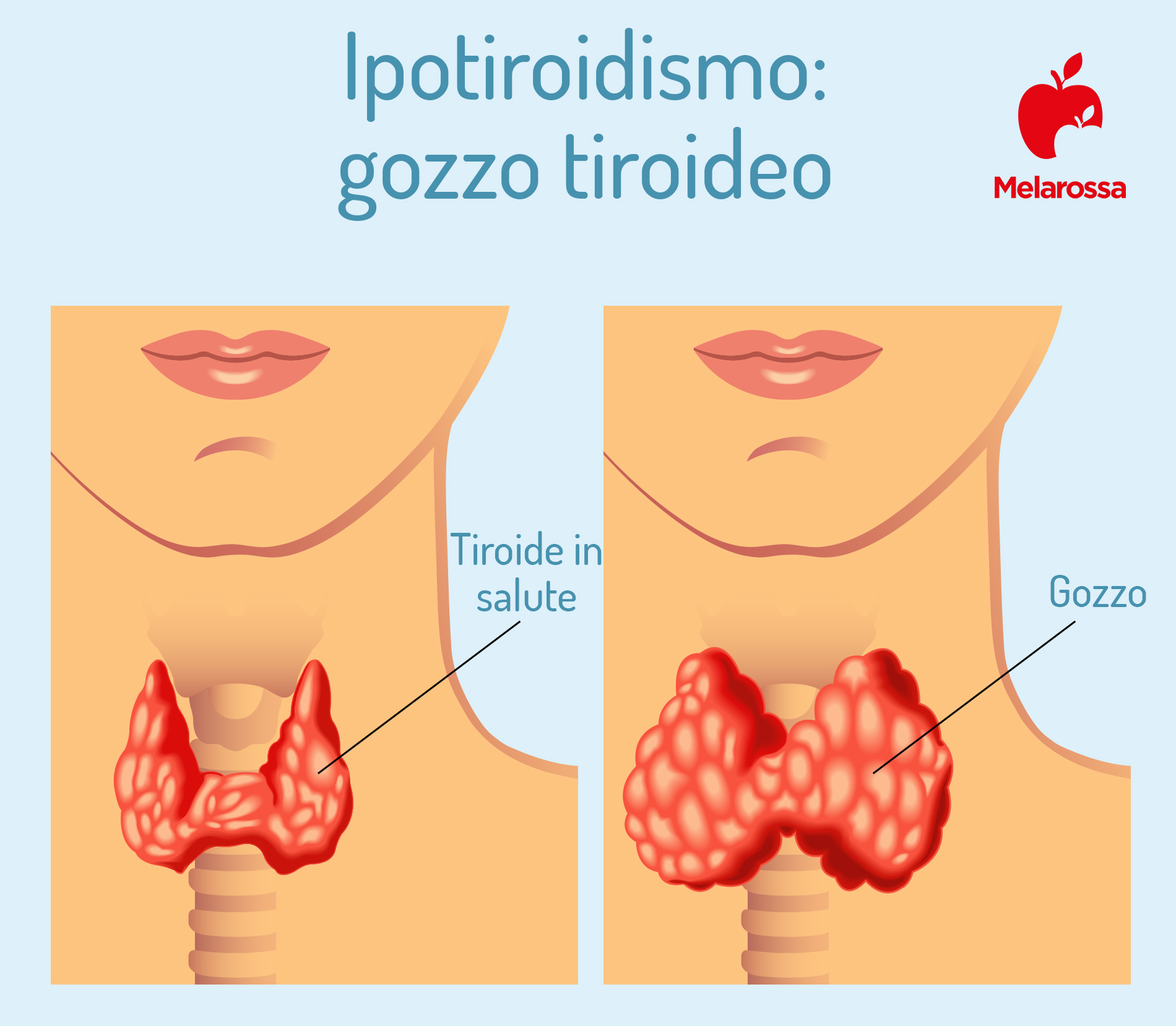
Complicanze
Se non adeguatamente e prontamente trattata, questa patologia, a lungo termine, può evolvere creando complicazioni anche molto serie, come anemia, abbassamento della temperatura corporea, neuropatia e insufficienza cardiaca. Vediamo le più rilevanti.
- Coma mixedematoso. È piuttosto raro e si verifica spesso in soggetti con un prolungato ipotiroidismo. Si manifesta con uno stato confusionale, fino al coma nei casi più gravi, con ipotermia estrema (temperatura da 24 a 32,2° C), assenza di riflessi, epilessia e depressione respiratoria. È una condizione potenzialmente letale. I fattori scatenanti comprendono stress fisici come le malattie, le infezioni, i traumi, i farmaci che agiscono a livello del sistema nervoso centrale e l’esposizione al freddo.
- Gozzo tiroideo. Si tratta di un ingrandimento atipico della tiroide (sia nel peso, sia nel volume). La ghiandola può diventare così grande da renderla facilmente visibile nel collo, interferendo con la deglutizione o la respirazione. Le cause possono essere diverse: un’alterazione nella produzione ormonale, ma anche carenza di iodio, malattie autoimmuni, genetiche o assunzione di farmaci specifici.
- Patologia cardiaca. L’ipotiroidismo può aumentare il rischio di malattie cardiache; la causa principale è l’aumento del colesterolo “cattivo” o LDL che può verificarsi in caso di tiroide ipoattiva.
- Depressione e rallentamento cognitivo. Sono sintomi a carico del sistema nervoso che possono aggravarsi nel tempo.
- Neuropatia periferica. In caso di ipotiroidismo non controllato, anche i nervi che trasportano le informazioni dal cervello e dal midollo spinale al resto del corpo (come gli arti inferiori e superiori) possono essere coinvolti; questo tipo di neuropatia può causare dolore, intorpidimento e formicolio nelle zone colpite.
- Infertilità. Bassi livelli di ormoni tiroidei possono alterare il ciclo mestruale e influenzare l’ovulazione, compromettendo la fertilità.
Ipotiroidismo: cura e trattamento
Si guarisce dall’ipotiroidismo? Non proprio ma si possono tenere a bada i sintomi e la cura è piuttosto semplice, ma molto valida: si tratta di assumere tutti i giorni (per tutta la vita) la levotiroxina, un derivato della tiroxina (sotto forma di pasticca), per ripristinare l’equilibrio ormonale e migliorare i sintomi.
È molto efficace nel migliorare la sintomatologia, non comporta particolari effetti indesiderati, si assume facilmente per bocca, permane nel sangue abbastanza a lungo e ha un costo contenuto.
Per una migliore efficacia terapeutica, è meglio prenderla a stomaco vuoto, preferibilmente la mattina prima di fare colazione. Dopo aver preso la pastiglia, è necessario attendere almeno 30 minuti prima di mangiare, per evitare le interferenze del cibo con l’assorbimento della sostanza.
Levotiroxina: che cos’è
La levotiroxina o tiroxina sodica è la cura principale per l’ipotiroidismo fin dal 1949. Si tratta del composto ormonale tiroideo più stabile ed efficace. Circa il 62-82% di levotiroxina è assorbito con la somministrazione per via orale entro le prime 3 ore dall’ingestione e l’assorbimento è massimo quando lo stomaco è vuoto.
Gli effetti collaterali della levotiroxina sono piuttosto rari (solitamente si verificano in caso di sovradosaggio) e possono essere:
- Alterazione del battito cardiaco.
- Crampi muscolari.
- Vomito.
- Diarrea.
- Perdita di peso.
- Insonnia.
- Cefalea.
- Eccessiva sudorazione.
Tuttavia, stabilito il giusto dosaggio, tali effetti scompaiono.
Diagnosi
La diagnosi di ipotiroidismo si esegue in prima battuta mediante: anamnesi, valutazione dei sintomi e specifici test diagnostici. Si tratta di esami del sangue per determinare la concentrazione ematica del TSH, T4 e T3.
Ci sono poi esami più specifici come:
- TSH reflex (o riflesso). Come abbiamo visto il TSH è l’ormone, prodotto dall’ipofisi, che stimola la produzione dei due ormoni tiroidei, T3 e T4. Quindi un alto livello di TSH può indicare ipotiroidismo (vuol dire che l’ipofisi cerca di stimolare la tiroide), mentre il contrario, cioè un TSH ridotto, può denotare ipertiroidismo. Il TSH reflex è un esame introdotto per evitare il costo del triplice dosaggio TSH, T3 e T4. In altre parole, solo se il TSH risulta alterato “di riflesso”, il laboratorio analisi procede anche al dosaggio degli ormoni tiroidei (T3 e T4), per precisare l’entità dell’ipertiroidismo o dell’ipotiroidismo.
- Anticorpi Ab-Tireoglobulina (anti-Tg), Ab-TireoPerOssidasi (anti-TPO). Si tratta di anticorpi presenti nel 75% dei pazienti con tiroidite autoimmune. Se l’esame è positivo nella forma subclinica, le possibilità che l’ipotiroidismo diventi conclamato è altamente probabile.
- Ecografia tiroidea per verificare lo stato della tiroide, eventuale ingrossamento, presenza di noduli, ecc.
- Scintigrafia, che sia avvale, per via endovenosa, di un farmaco che si comporta come lo iodio ed è subito captato dalla tiroide. Permette quindi di ottenere informazioni sulla funzionalità tiroidea e sull’attività di eventuali noduli.
Alimentazione e ipotiroidismo
Come abbiamo visto, la tiroide per sintetizzare gli ormoni tiroidei ha bisogno di iodio, una sostanza che il nostro corpo non può produrre da solo e che deve introdurre attraverso il cibo.
La quantità di iodio da assumere ogni giorno per gli adulti è 150 μg/die. Per mantenere in salute la nostra tiroide è dunque essenziale seguire un’alimentazione corretta, facendo attenzione all’apporto iodico nella dieta, preferendo cibi salutari, ricchi di sostanze nutritive e controllando il peso corporeo.
Il sale iodato è un ottimo alleato, si trova facilmente in commercio, costa poco e si usa in cucina per insaporire. In un grammo di sale iodato ci sono circa 30 microgrammi di iodio.
Certamente non è opportuno consumare troppo sale, per evitare problemi ai reni e alla pressione sanguigna. Infatti, l’OMS raccomanda un consumo di sale giornaliero non superiore ai 5 grammi, compreso quello naturalmente presente negli alimenti.
Alimenti ricchi di iodio

I principali alimenti che contengono iodio per la tua dieta:
| Alimento | Contenuto medio di iodio |
| Pesce Marino | 1220 μg/kg fino a 2,5 mg/kg |
| Molluschi | 798 μg/kg, fino a 1,6 mg/kg |
| Alghe marine | 20-8000 mg/kg |
| Sale marino | 1,4 mg/kg |
| Latte di mucca | 50-200 μg/L |
| Uova | 70-90 μg/kg |
| Frumento e cereali | 47 μg/kg (dipende dal terreno) |
| Pesce d’acqua dolce | 30 μg/kg |
| Carne | 50 μg/kg |
| Frutta | 18 μg/kg |
| Legumi | 30 μg/kg |
| Verdura | 29 μg/kg. |
Fonte: Banca Dati di Composizione degli Alimenti per Studi Epidemiologici in Italia e CREA Centro di Ricerca per gli Alimenti e la Nutrizione
Frutta e verdura ne contengono quantità minime. Latte e latticini, invece, sono buone fonti di iodio, ma solo se l’alimentazione delle mucche è composta da foraggio e supplementi iodati. Tuttavia l’intestino ha una certa difficoltà ad assimilare lo iodio da questa fonte alimentare.
Cibi da evitare
Possiamo proteggere la tiroide anche a tavola, evitando i cibi che possono interferire con il suo corretto funzionamento. Tra questi:
- Latte e derivati. Nonostante il latte con integrazione di iodio sia una buona fonte di questa sostanza, ne riduce però l’assorbimento intestinale.
- Verdure come broccoli, cavoli, rape, cavolini di Bruxelles e rucola, in particolare, contengono glucosinolati, sostanze che ostacolano l’assorbimento dello iodio da parte della tiroide.
- Soia. Anche gli isoflavoni contenuti nella soia impediscono l’utilizzo dello iodio da parte della ghiandola tiroidea.
- Caffè e tè. Interferiscono con l’assorbimento della tiroxina.
- Alcol. L’abuso di alcol è associato a una più alta incidenza di cancro alla tiroide.
- Cibi confezionati. Contengono grandi quantità di sale non iodato, che aumenta il rischio di ritenzione idrica, ipertensione arteriosa e malattie cardiache.
- Glutine. L’intolleranza al glutine sembra essere associata alla tiroidite di Hashimoto (una patologia autoimmune caratterizzata dalla presenza di anticorpi diretti contro le cellule tiroidee).
Anche le modalità di cottura sono importanti per l’assorbimento dello iodio. Ad esempio, la frittura lo riduce del 20%, la cottura alla griglia del 23%, la bollitura fino al 58%, la lievitazione fino al 25%, la cottura in forno fino al 70%.
Prognosi e decorso
Grazie alla terapia farmacologica, la prognosi di ipotiroidismo è più che buona. La cura, infatti, è semplice e molto efficace e consente la remissione della sintomatologia.
Tuttavia è importante ricordare che l’efficacia del trattamento dipende anche dalla collaborazione medico-paziente. L’obiettivo, difatti, è assumere la dose corretta di levotiroxina, evitando eccessi o carenze. Ciò che conta è seguire scrupolosamente la terapia e riferire al medico qualunque cambiamento nello stato di salute.
Epidemiologia
Dopo il diabete, le malattie della tiroide, tra cui l’ipotiroidismo e l’ipertiroidismo, sono tra le più diffuse nella popolazione generale e rappresentano le patologie più frequenti del sistema endocrino.
L’ipotiroidismo è una malattia piuttosto diffusa in Occidente, con una prevalenza dello 0,5-1,3%. Se poi si considerano anche le forme subcliniche, si riscontra nel 2,5-10,3% della popolazione.
È più frequente nella popolazione anziana, poiché la sua incidenza aumenta con l’invecchiamento (negli USA la National Health and Nutrition Examination Survey ha stimato la prevalenza di ipotiroidismo negli anziani intorno al 4,6%) e prevale nel sesso femminile (rapporto 5:1).
Anche in età pediatrica, l’ipotiroidismo rappresenta circa il 90% delle patologie tiroidee infantili, mentre la maggior parte dei casi di ipotiroidismo degli adulti si osserva nelle donne al di sopra dei 50 anni.
L’elevata incidenza in questa fase della vita è da imputare anche all’aumentata frequenza della tiroidite di Hashimoto, una malattia autoimmune che riguarda da vicino proprio la tiroide.
Nonostante il trattamento sia alquanto semplice da seguire, alcuni studi dimostrano che il 40-48% dei pazienti non sono curati adeguatamente.
Fonti
- G. Medea, D. Ribichini, A. Repaci, R. Pasquali. Ipotiroidismo. La gestione pratica in Medicina Generale: dalla diagnosi al follow-up, Disease Management a cura della Società di Medicina Generale (SIMG).
- M. Campanini, M. Grandi, Quaderni dell’Italian Journal of Medicine, 2017.
- Ospedale Niguarda.
- ISS Salute.
- Fondazione Serono.
- C. Di Somma, Levotiroxina: dagli estratti purificati di tiroide animale, alle nuove formulazioni liquida e soft-gel, Rivista Società Italiana di Medicina Generale, 2020.
- M. Caputo, G. Bellastella, P. Cirillo, K. Esposito, Giornale italiano di diabetologia e metabolismo.
- F. Quintarelli, F. Baldi, A. Fabbri, Ipotiroidismo e gravidanza: rischio di malformazioni congenite, Rapporti ISTISAN 13/28.