Le emorroidi o emorroidi varicose, sono vene gonfie e infiammate nella zona anale e rettale. Queste vene si trovano nella parte inferiore del retto e dell’ano.
Possono svilupparsi a causa di diversi fattori, tra cui pressione e sforzo eccessivi durante l’evacuazione, mancanza di fibre alimentari nella dieta, obesità, gravidanza e predisposizione genetica.
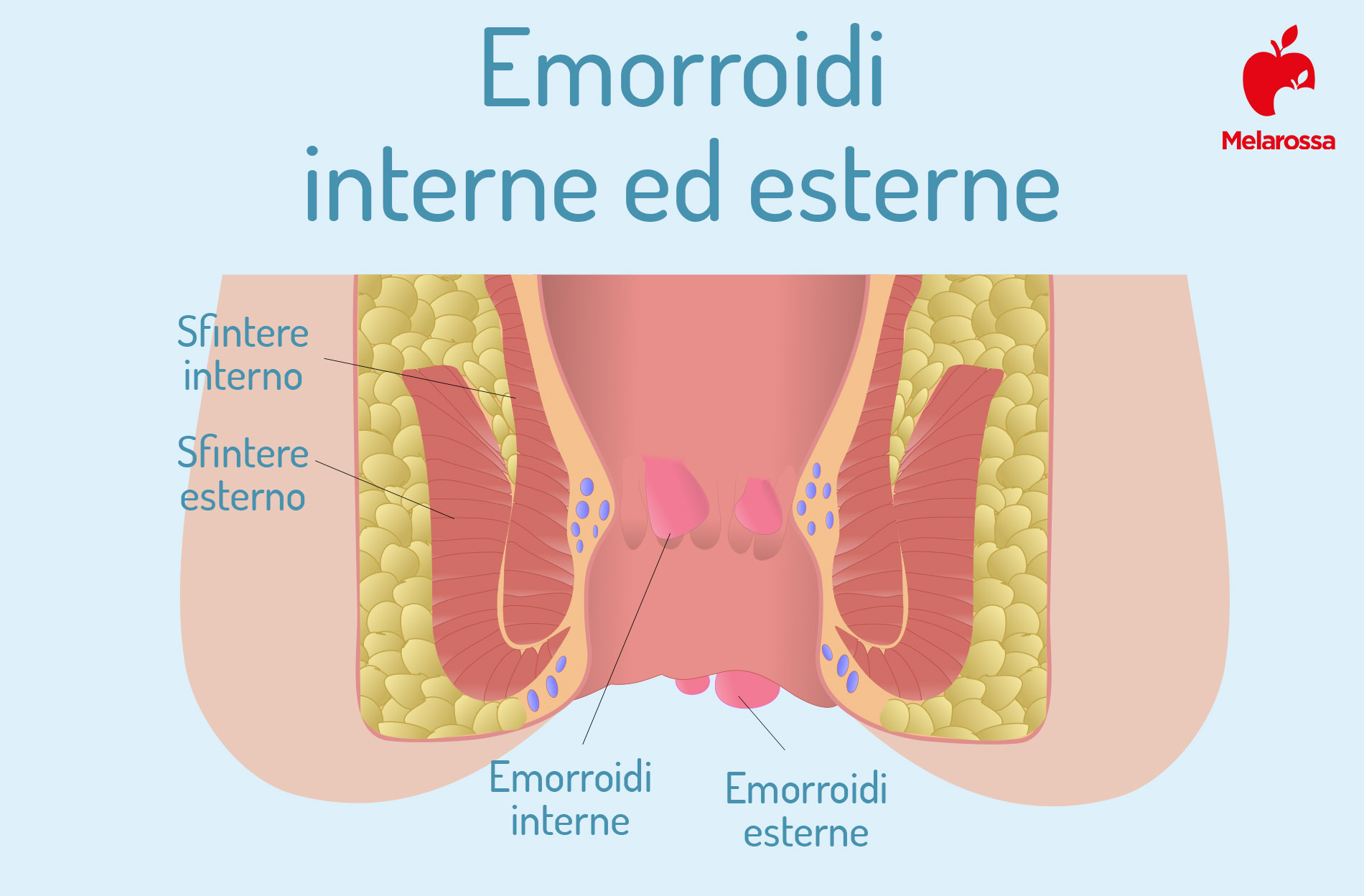
Le emorroidi interne si formano all’interno del retto, al di sopra della linea anorettale, e di solito non sono visibili all’esterno. Invece quelle esterne si formano sotto la pelle intorno all’apertura anale e sono visibili all’esterno.
I sintomi possono variare da persona a persona e alcuni individui con emorroidi possono non presentare sintomi evidenti. In certe circostanze, tuttavia, possono infiammarsi e gonfiarsi, causando una sindrome chiamata “malattia emorroidaria”.
Il trattamento delle emorroidi varia a seconda della gravità e dei sintomi, e può includere cambiamenti nello stile di vita, farmaci, procedure ambulatoriali o, nei casi più gravi, interventi chirurgici.
Le emorroidi: cosa sono?
Sono dei cuscinetti di tessuto morbido e spugnoso molto vascolarizzati, cioè ricchi di vasi sanguigni venosi. Si trovano nella zona terminale del retto e dell’ano e sono legate alla parete del canale anale da legamenti fibrosi che le mantengono in sede.
Contribuiscono, insieme agli sfinteri anali, alla chiusura e alla tenuta del canale anale, creando un sistema dilatabile e comprimibile. Quindi, “accompagnano” le feci all’esterno e fanno parte del sistema della continenza fecale.
È l’afflusso e il deflusso del sangue a regolare la chiusura e l’apertura dell’ano, quindi le emorroidi si comportano come delle valvole che impediscono la fuoriuscita involontaria delle feci.
Sono, pertanto, parti anatomiche del tutto normali. Si parla, invece, di malattia emorroidaria o emorroidale quando le emorroidi sono gonfie o infiammate, quando la dilatazione spesso associata a pressione e sforzo eccessivi durante l’evacuazione, può contribuire al prolasso o quando sono dilatate e diventano più vulnerabili alla rottura dei vasi sanguigni.
Invece, le emorroidi in gravidanza sono comuni e sono spesso causate dai cambiamenti ormonali e dalla pressione crescente dell’utero in crescita sulle vene della zona pelvica.
Si distinguono due tipi di emorroidi, in base al plesso da cui hanno origine (se sottomucoso o sottocutaneo): interne ed esterne.
Tipi di emorroidi: esterne ed interne
Emorroidi interne
Le emorroidi interne si trovano all’interno dell’ano, non sono visibili a occhio nudo e sono solitamente indolori, poiché ricoperte da una mucosa priva di sensibilità.
Quando aumentano di volume all’interno dell’ano creano disagio durante il passaggio delle feci, con sanguinamento e prurito.
Durante l’evacuazione, infatti, possono uscire all’esterno (prolassare) per poi rientrare spontaneamente subito dopo la defecazione o con l’aiuto delle dita. Tuttavia, possono essere molto dolorose quando non si riesce a riposizionarle dentro il canale anale.
Sono classificate in base alla loro gravità e alla posizione all’interno del retto:
- Primo grado: sanguinano ma non prolassano (cioè non sporgono fuori dall’ano).
- Secondo grado: prolassano durante la defecazione ma si ritirano spontaneamente.
- Terzo grado: prolassano durante la defecazione e devono essere riposizionate manualmente all’interno dell’ano.
- Quarto grado: prolassano e non possono essere riposizionate all’interno. Spesso sono piuttosto dolorose e richiedono un intervento chirurgico.
Emorroidi esterne
Le emorroidi esterne sono, invece, situate più in basso e visibili a occhio nudo. Si sviluppano vicino all’ano, fuoriescono facilmente e appaiono come protuberanze gonfie, dure e dolenti, poiché sono rivestite da pelle piuttosto sensibile.
Sono piuttosto dolorose quando sono in tensione e, rispetto alle interne, possono dare complicazioni con la formazione di coaguli nel loro interno (trombosi emorroidaria).
Emorroidi esterne: quanto durano?
Tutto dipende dalla tempestività del trattamento e dalla gravità del disturbo. Ma la durata delle emorroidi esterne può variare anche da persona a persona, in base al trattamento adottato e alla gestione dei sintomi.
In linea generale, le emorroidi esterne lievi possono presentare sintomi che si risolvono spontaneamente entro pochi giorni, circa 4-7 giorni. In questo periodo si possono verificare episodi di dolore acuto e gonfiore, con un picco di disagio entro le prime 48 ore.
Per alcune persone i sintomi possono durare perfino diverse settimane, soprattutto se non gestiti adeguatamente, modificando la dieta, l’igiene personale e adottando una cura farmacologica appropriata.
Se sono ricorrenti o particolarmente gravi, e dove le misure conservative non bastano, sarà necessario considerare opzioni di trattamento più invasive.
Gradi della malattia emorroidaria
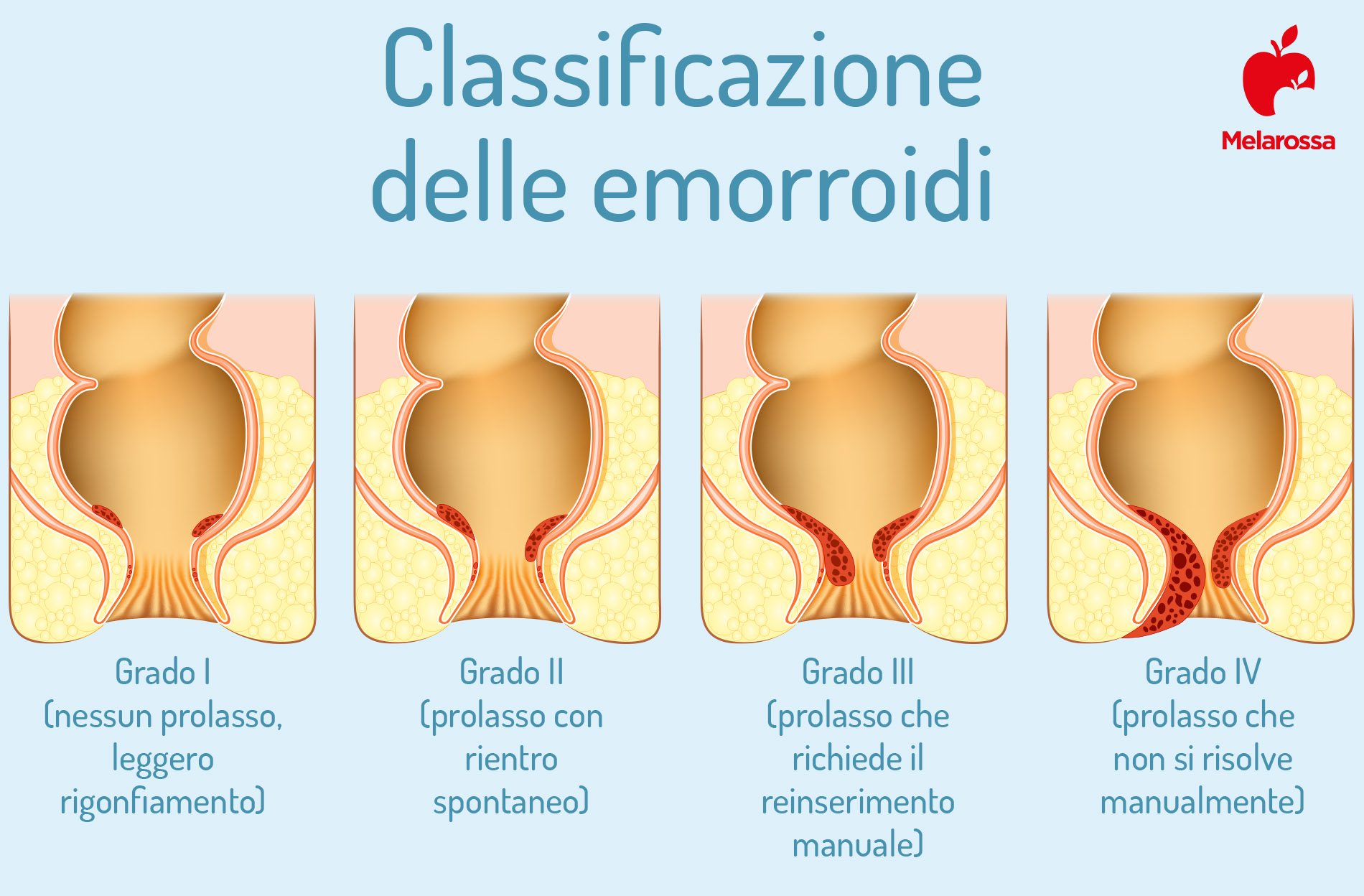
Le emorroidi possono essere classificate, in base allo sviluppo della patologia, in:
- Emorroidi di I grado. Questa tipologia rimane all’interno dell’ano ed è visibile soltanto con l’anoscopia. Il dolore è il più delle volte assente e il soggetto si accorge della loro presenza per il sanguinamento.
- II grado. Restano all’interno e fuoriescono soltanto al momento della defecazione; rientrano spontaneamente, causando sanguinamento e fastidio.
- III grado. Prolassano all’esterno in maniera definitiva, tanto da richiedere un intervento manuale per riposizionarsi all’interno del canale anale e generalmente sono dolorose.
- IV grado. Il prolasso è completo: le emorroidi si trovano perennemente all’esterno; non è possibile ricondurle all’interno con la semplice manovra manuale.
Al di là delle classificazioni, dolori e fastidi possono comparire in qualsiasi stadio della malattia emorroidaria, così come il sanguinamento, dipende da soggetto a soggetto.

Emorroidi: sintomi
Si parla di malattia emorroidaria, come già accennato, in presenza di specifici sintomi che riguardano le emorroidi. Tra questi:
- Sanguinamento rettale durante la defecazione o alla fine.
- Prolasso (fuoriuscita delle emorroidi), che può rientrare più o meno facilmente.
- Irritazione e prurito anale, spesso accompagnato da un senso di ano umido: si può verificare prurito intorno all’ano a causa dell’irritazione causata dalle emorroidi.
- Dolore o bruciore.
- Noduli o grumi: le emorroidi interne possono sporgere attraverso l’ano o fuori da esso durante l’evacuazione, formando piccoli noduli o grumi.
I sintomi delle emorroidi dipendono, tuttavia, anche dalla tipologia:
- Emorroidi interne: lo sforzo e l’irritazione durante l’evacuazione possono danneggiare la superficie e causare un sanguinamento. Uno sforzo intenso e prolungato può spingere poi un’emorroide interna verso l’apertura dell’ano. In questo caso, si parla di emorroide sporgente o prolassata, che può provocare dolore e irritazione.
- Emorroidi esterne: se si infiammano possono causare prurito o sanguinamento. Una complicanza tipica delle emorroidi esterne è la formazione di un coagulo di sangue (trombo) all’interno della vena emorroidaria che ostacola la normale circolazione del sangue. In questo caso si può verificare un gonfiore nella zona anale e il nodulo diventa doloroso.
Emorroidi sanguinanti
Sono uno degli aspetti più problematici della malattia emorroidaria. Il sanguinamento, caratterizzato da tracce di sangue rosso vivo evidenti durante l’evacuazione, sulle feci o sulla carta igienica, segnala una fase acuta dell’infiammazione delle emorroidi.
Chi ne soffre può avvertire anche bruciore e prurito nella zona anale, che possono variare in intensità da lievi a più gravi.
Tra le cause principali delle emorroidi sanguinanti c’è la stitichezza, che causa una pressione sulle vene emorroidarie, sforzi eccessivi durante l’evacuazione, prolungata permanenza in posizione accovacciata, e che è dovuta a un’alimentazione povera di fibre e altri fattori di stress per la zona pelvica come la gravidanza.
Anche se le emorroidi sanguinanti non rappresentano una condizione grave, è utile non sottovalutarle. I trattamenti iniziali includono l’applicazione di farmaci topici, cioè pomate con azione lenitiva (spesso a base di corticosteroidi) e decongestionante e seguire di una dieta ricca di fibre per facilitare l’evacuazione e la riduzione dello sforzo durante la defecazione. Tutte strategie per ridurre l’irritazione e facilitare la guarigione.
Tuttavia, nei casi in cui i sintomi persistono o peggiorano, diventa necessaria una valutazione medica approfondita per considerare trattamenti più invasivi, come le procedure chirurgiche, che possono offrire una soluzione definitiva al problema.
Dolore
Il dolore non è un sintomo caratteristico della malattia emorroidaria ma la sua principale complicanza, soprattutto nello stadio più avanzato, che è la trombosi emorroidaria, con forte infiammazione delle emorroidi e formazione di un ematoma o di un edema nei pressi dell’ano.
Anche lo strozzamento delle emorroidi prolassate, causato dalla contrazione dello sfintere anale, può provocare un dolore, anche piuttosto acuto.
Prurito
È dato dall’irritazione della cute nella zona anale. Il prolasso emorroidario poi si può associare a piccole perdite di muco e di feci durante il passaggio di aria, che rende l’ano umido e che può favorire la comparsa di dermatite della cute perianale.

Cause delle emorroidi: per quale motivo vengono?
Le cause delle emorroidi, o meglio della malattia emorroidaria, sono diverse e possono essere di natura sia fisica, sia psicologica. Come l’obesità e una stitichezza prolungata nel tempo, ad esempio, che comportano un aumento della pressione sui cuscinetti emorroidali.
Oppure un’alimentazione scorretta, con un consumo eccessivo di spezie, cioccolato, cibi troppo piccanti, bevande alcoliche e alimenti troppo elaborati che rallentano la digestione.
È un disturbo poi che riguarda molto da vicino le donne in gravidanza, anche se spesso le emorroidi regrediscono spontaneamente dopo il parto. In casi più rari, invece, le emorroidi possono associarsi a malattie cardiache o rappresentare un segno di tumore del colon retto.
Quindi, le emorroidi si sviluppano con maggiore frequenza a causa di:
- Eccessive spinte per evacuare le feci.
- Lunga permanenza sul water.
- Feci molto dure o irritanti, come nel caso della diarrea o della stitichezza.
- Gravidanza.
- Obesità.
- Cattiva alimentazione.
- Invecchiamento.
- Fattori ereditari.
- Stress o depressione.
- Scarsa attività fisica e una vita troppo sedentaria.
Diagnosi
La diagnosi della malattia emorroidaria si ottiene attraverso un’accurata visita proctologica, che prevede l’ispezione anale, l’esplorazione rettale e l’esecuzione di esami strumentali.
- Ispezione visiva: consente di diagnosticare emorroidi prolassate, ragadi, fistole o segni di infezione.
- Esplorazione digitale: valuta il tono dello sfintere anale ed è in grado di verificare la presenza di eventuali masse o indurimenti anomali.
- Esame del canale anale attraverso l’anoscopia, oppure del retto e del sigma attraverso la rettosigmoidoscopia.
Dal momento che la patologia emorroidaria dipende da una serie di fattori diversi, è molto importante il rapporto con il medico specialista, il proctologo, che deve essere messo al corrente di tutti gli aspetti della vita del soggetto che ne soffre.
Emorroidi: cura, terapia e rimedi naturali
Il trattamento e la cura delle emorroidi si avvalgono di diversi approcci terapeutici. È il medico a valutare la strategia migliore, anche in base al livello di gravità del disturbo.
Terapia farmacologica
Si basa sull’utilizzo di supposte, clismi e pomate a base di cortisonici e anestetici locali che riducono e alleviano la sintomatologia.
Contengono diversi principi attivi e spesso anche una parte di anestetico, per alleviare appunto il dolore. Per fare qualche esempio, in commercio si possono trovare:
- Anestetici locali, che riducono l’eccitabilità delle membrane cellulari e diminuiscono la percezione del dolore. Fra questi, quelli a base di benzocaina (Proctosedyl, Proctosoll), chetocaina (Proctolyn), tetracaina (Ruscoroid) e lidocaina (Doxiproct).
- Antinfiammatori di tipo steroideo, che aiutano a ridurre l’infiammazione. Ad esempio, il fluocinolone (Proctolyn), l’idrocortisone acetato (Proctosedyl e Proctosoll) e il desametasone (Doxiproct).
- Pomate a base di principi naturali come gli estratti di amamelide, ippocastano, rusco, malva, calendula e achillea.
- Pomate con estratti di cellule di Saccharomyces cerevisiae, la più famosa è la Preparazione H che favorisce e accelera la risoluzione della malattia emorroidaria.
Solitamente, le pomate per emorroidi non presentano particolari controindicazioni, ma è sempre necessario consultare prima il proprio medico.
Farmaci e integratori ad azione orale
Per quanto riguarda i famaci, nei casi più acuti il medico potrebbe anche prescrivere un antinfiammatorio per via orale (tipo Oki), per ridurre l’infiammazione. Anche in questo caso, si tratta di un rimedio assolutamente momentaneo.
Rimedi che invece hanno effetti benefici anche sul lungo periodo sono gli integratori, che aiutano la circolazione e migliorano l’insufficienza venosa, tipo Venoruton e Daflon.
Di solito contengono principi attivi appartenenti alla famiglia dei flavonoidi, molto usati per le loro proprietà antiossidanti e vasoprotettive. Un trattamento con questo tipo di integratori consente di migliorare, in generale, la circolazione sanguigna di tutto il corpo, ma alcuni agiscono direttamente sul plesso emorroidario.
Trattamento ambulatoriale
Si ricorre a questo trattamento nei casi non troppo gravi, cioè per le emorroidi di I e II grado. Le principali tecniche sono la legatura elastica, l’iniezione di farmaci sclerosanti, la crioterapia e la fotocoagulazione.
Sono trattamenti indolori, ma molto dipende dalla sensibilità individuale:
- Legatura elastica: si evidenzia il nodulo emorroidario con un anoscopio, si applica un piccolo elastico alla base che strozza la radice e blocca l’afflusso di sangue. In questo modo l’emorroide, una volta cicatrizzata, cade senza provocare dolore. Potrebbero, tuttavia, essere necessari più trattamenti.
- Iniezioni sclerosanti: prevedono l’iniezione nelle emorroidi di un agente sclerosante, come il fenolo, che chiude i vasi sanguigni dell’emorroide per farla restringere. Il tasso di successo, a quattro anni dal trattamento, è di circa il 70%. Non sono dolorose ma possono non essere del tutto risolutive.
- Fotocoagulazione delle emorroidi (a luce infrarossa o laser): è una tecnica di coagulazione delle emorroidi che usa il calore, la luce infrarossa o il laser. È un procedimento che presenta pochi effetti indesiderati e non causa grossi disturbi, ma è meno efficace rispetto alla legatura. Le emorroidi, infatti, potrebbero ritornare (recidiva).
- Crioterapia selettiva. Un metodo che mette insieme la legatura elastica con la crioterapia, usando specifiche sonde con protossido d’azoto (-90° C) o azoto liquido (-190° C). In questo caso, la percentuale di successo varia da soggetto a soggetto.
Trattamenti chirurgici
Esiste un intervento chirurgico vero e proprio che comporta l’eliminazione dell’emorroide. È riservato di solito alle emorroidi di III e IV grado.
Emorroidectomia
Si tratta dell’asportazione chirurgica delle emorroidi, rimovendo il tessuto che causa il sanguinamento attraverso varie tecniche. È un intervento che richiede in genere un breve ricovero (in regime ambulatoriale o day-surgery) e l’anestesia (locale e sedazione, spinale o generale).
È un trattamento efficace per la cura delle emorroidi più gravi o recidivanti, ma non è indolore e richiede 2-4 settimane di convalescenza.
Prolassectomia o emorroidopessi con suturatrice meccanica
Si usa soprattutto nelle emorroidi di III grado. In questo caso, non si rimuove il tessuto emorroidario, ma il tessuto di sostegno lasso, allentato e anormalmente espanso, cioè quella parte che ha permesso alle emorroidi di prolassare verso il basso.
Una volta conclusa l’asportazione, i cuscinetti emorroidari e il tessuto rimanente sono tirati indietro fino alla loro corretta posizione all’interno del canale anale.
L’intervento non è generalmente troppo doloroso (anche se dipende dalla sensibilità individuale) ed è associato a una guarigione più rapida rispetto alla completa rimozione delle emorroidi. Purtroppo però la possibilità di recidiva è maggiore rispetto ad altre tecniche.
Legatura delle arterie emorroidali
È un trattamento chirurgico adottato per ridurre l’apporto di sangue alle emorroidi. Si esegue, di solito, in anestesia generale, attraverso una sonda a ultrasuoni introdotta nell’ano. La sonda, attraverso onde sonore ad alta frequenza, consente al chirurgo di individuare i vasi sanguigni che irrorano l’emorroide.
Ogni vaso sanguigno è chiuso per bloccare il flusso del sangue all’emorroide che, quindi, si “secca” nel giro di pochi giorni. Consente un recupero più veloce rispetto ad altre tecniche.
Metodo THD
La THD (Dearterializzazione Emorroidaria Doppler Guidata – Transanal Haemorrhoidal Dearterialization) è una tecnica chirurgica che utilizza un apposito proctoscopio e una sonda Doppler per localizzazione i rami terminali dell’arteria rettale superiore e la loro successiva legatura con punti di sutura che sono completamente riassorbiti in qualche settimana.
In caso di prolasso dell’emorroide, alla legatura dei rami dell’arteria rettale superiore si associa il riposizionamento della mucosa nella sua sede naturale. Per capire se questo metodo è migliore delle altre tecniche, sono necessari però altri studi.
Rimedi naturali per emorroidi
Nel trattamento delle emorroidi, soprattutto quando si tratta di casi lievi, i rimedi naturali rappresentano un’opzione valida e spesso efficace. In più evitano di ricorrere ai farmaci, almeno in prima battuta.
I medicinali disponibili sul mercato per le emorroidi, sebbene non garantiscano una soluzione definitiva al problema, sicuramente offrono un significativo sollievo dai sintomi, spesso molto disagevoli.
Anche un’alimentazione equilibrata e uno stile di vita sano sono fondamentali per prevenire le emorroidi. Tuttavia, sempre per i casi non severi, è possibile avvalersi di una serie di rimedi naturali sotto forma di tisane, creme e oli essenziali che offrono benefici su più fronti.
Tra questi lo psillio, l’aloe vera, l’ippocastano o la malva.
In particolare sono molto utili per regolare il transito intestinale e facilitare l’espulsione delle feci, contribuendo così a ridurre lo sforzo durante la defecazione, uno dei principali fattori scatenanti delle emorroidi.
Inoltre, esistono varie creme di origine vegetale che forniscono un’azione localizzata, funzionando sia da antinfiammatori che da analgesici, per un immediato sollievo dal dolore e dall’infiammazione.
Il prurito, invece, si può alleviare con un’accurata igiene locale dopo l’evacuazione, usando acqua tiepida e saponi a pH neutro. Sono rimedi, tuttavia, applicabili nei casi lievi.

Trattamento delle emorroidi in gravidanza
La cura cambia ovviamente in base all’entità del disturbo. Emorroidi fastidiose ma non troppo dolorose si possono trattare cambiando alcune abitudini comportamentali per ridurre l’infiammazione e ridare elasticità alle pareti venose.
Le principali buone abitudini sono:
- Aumentare l’attività fisica e il movimento, per stimolare la motilità intestinale e favorire il ritorno del sangue venoso al cuore. Passeggiare è l’ideale, evitando gli sforzi.
- Inserire più fibre e liquidi nella dieta, per feci più morbide che consentono di evitare lo sforzo con la defecazione.
- Curare l’igiene anale per accelerare la guarigione e allontanare il rischio di infezione.
- Evitare i lavaggi con acqua fredda, poiché il conseguente spasmo della muscolatura anale potrebbe causare lo strozzamento delle emorroidi.
- Usare pomate decongestionanti per curare le emorroidi allo stadio iniziale e alleviarne i sintomi. Meglio non usare i farmaci cortisonici.
- Assumere integratori in grado di rinforzare le pareti dei vasi e ridurre l’infiammazione (come ippocastano, altea, malva, frutti di bosco, mirtillo, ecc.), ma sempre dietro parere del medico.

Cosa mangiare con le emorroidi infiammate e cosa evitare?
Una dieta adeguata può svolgere un ruolo importante nel gestire le emorroidi.
Una regolare attività intestinale che eviti la stitichezza, una delle principali cause scatenanti della malattia emorroidaria, può fare la differenza.
È dunque importante preferire una dieta equilibrata, ricca di alimenti che favoriscano la motilità intestinale. La prima regola generale, che vale sempre, è evitare le abbuffate o i pasti troppo abbondanti che mettono a dura prova stomaco e intestino.
Per quanto riguarda, invece, gli alimenti da evitare o da privilegiare per prevenire le emorroidi, è bene rivolgersi al proprio medico o a un nutrizionista. Uno specialista, infatti, potrà valutare lo stile di vita, i livelli di stress cui si è sottoposti, le peculiarità fisiche e le abitudini e lo stato di salute generale per individuare il regime alimentare più adeguato.
In linea generale sono da preferire alimenti come frutta e verdura fresca, cereali integrali, pesce, carni bianche, e olio EVO.
Emorroidi: alimenti consigliati
- Verdura cruda o cotta. Una porzione a ogni pasto di quella a foglia verde (broccoli, cavolfiori, spinaci, bieta, ecc.) ma anche zucchine e carciofi.
- Frutta. Preferire i kiwi (soprattutto il mattino a digiuno per il loro effetto lassativo), pere, melone, albicocche e prugne per regolarizzare l’intestino, ma anche mirtilli e frutti rossi per il contenuto di antocianine che aiutano a rafforzare le vene.
- Cereali (pane, pasta, riso, ecc.), anche integrali.
- Legumi, meglio se passati poiché più digeribili.
- Pesce (cotto al vapore o al forno).
- Olio EVO.
- Yogurt, anche con probiotici che aiutano la funzionalità intestinale.
Scopri il nostro approfondimento sulla dieta per emorroidi.

Buone regole comportamentali
- Fare attività fisica, anche per tonificare i muscoli addominali e del pavimento pelvico e combattere la stitichezza. Alcuni sport, invece, come il ciclismo, il motociclismo, l’equitazione e il sollevamento pesi possono essere controindicati in caso di patologia emorroidaria.
- Bere almeno 1,5-2 litri di liquidi (acqua e tisane) al giorno e seguire una sana alimentazione, varia e ricca di fibre.
- Non passare troppo tempo sul water e assumere una posizione corretta: le gambe devono essere più vicino al petto, rispetto alla posizione “consueta”, in modo da ridurre l’angolo che si forma tra addome e cosce. Se necessario, poggiare i piedi su uno sgabello.
- Mantenere il peso corporeo nella norma ed evitare gli eccessi alimentari. L’obesità, infatti, può favorire la comparsa di emorroidi poiché il tessuto adiposo in eccesso può aumentare la pressione sui vasi sanguigni, in particolare sul plesso emorroidale.
- Evitare gli sforzi eccessivi e lo stress. Lo stress, infatti, influisce direttamente sulla capacità di contrazione dell’ano e dello sfintere, aumentandola eccessivamente. Per questo motivo, anche se non è facile, sarebbe bene eliminare le fonti di stress e preoccupazione, per quanto possibile.
Conclusioni
Le emorroidi sono un problema comune, spesso imbarazzante, ma trattabile.
La cura dipende dalla gravità dei sintomi e dalla tipologia delle emorroidi (interne o esterne). Ci sono alcuni rimedi e suggerimenti generali che potrebbero aiutare a alleviare i sintomi delle emorroidi, come trattamenti locali o farmaci anti-infiammatori non steroidei (FANS).
In caso di sintomi persistenti, è importante consultare un medico.
Nei casi più gravi si prendono in considerazione trattamenti più invasivi, come la rimozione chirurgica o altri interventi minimamente invasivi.
Cambiamenti nello stile di vita e una dieta equilibrata e ricca di fibre alimentari possono aiutare a prevenire le emorroidi. Frutta, verdura, legumi e cereali integrali sono ottime fonti di fibre.
Fonti
- Annibali R., Trattamento chirurgico, Rivista della Società Italiana di Medicina Generale.
- Infantino A., Arcanà F., Società Italiana di Chirurgia Colo-Rettale (SICCR), Emorroidi in gravidanza.
- Istituto Superiore di Sanità.
- Azienda ULSS 9 Scaligera, Regione Veneto, La patologia emorroidaria.
- Mayo Clinic, Hemorrhoids.
- Iorio L., Dieta per emorroidi e sindrome emorroidaria.