La mononucleosi, nota anche come mononucleosi infettiva o malattia del bacio o febbre ghiandolare, è una malattia virale piuttosto contagiosa. È causata da un virus della famiglia Herpes virus e caratterizzata da una sintomatologia che può essere assente o spesso lieve e aspecifica.
Si stima che il 90% circa della popolazione adulta mondiale sia positiva per il virus responsabile della mononucleosi. Ma mentre nel mondo occidentale questa malattia raggiunge la sua massima incidenza nella fascia di età che va dai 15 ai 25 anni, nei Paesi più poveri ad essere maggiormente colpiti da mononucleosi sono i bambini.
Ma come si prende la mononucleosi, quali sono le cause e come si cura?

Mononucleosi: che cos’è
La mononucleosi, nota anche come “malattia del bacio”, è causata principalmente dal virus Epstein-Barr, ma anche da altri virus come il citomegalovirus. È una malattia che colpisce principalmente i linfociti B, un tipo di globuli bianchi nel sangue.
Come si trasmette? Soprattutto attraverso la saliva, ma il contagio può avvenire anche attraverso altre forme di contatto stretto con una persona infetta. Infatti, poiché la mononucleosi è altamente contagiosa, è essenziale cercare di prevenire la diffusione del virus, lavandosi spesso le mani e non condividendo oggetti personali con chi è infetto.
I sintomi tipici della mononucleosi includono:
- Febbre alta.
- Mal di gola.
- Linfonodi gonfi, specialmente quelli del collo e delle ascelle.
- Affaticamento e debolezza generale.
- Mal di testa.
- Inappetenza.
- Mal di stomaco.
- Dolore muscolare.
I sintomi possono essere più o meno gravi e durare da diverse settimane ad alcuni mesi, ma in genere la condizione migliora con il tempo.
La mononucleosi di solito colpisce adolescenti e giovani adulti, ma può verificarsi in persone di tutte le età. La maggior parte delle persone infette si riprende completamente senza un trattamento specifico, ma il riposo e la cura dei sintomi sono importanti per favorire la guarigione.
In alcuni casi, la mononucleosi può causare complicazioni, come ingrossamento della milza (splenomegalia) o epatite (infiammazione del fegato).

Virus di Epstein-Barr
Il patogeno che causa questa malattia è il virus di Epstein-Barr (Epstein-Barr Virus, EBV), che è classificato nella tassonomia virale come Herpes virus di tipo 4 (Human Herpes Virus-4, HHV-4).
Gli Herpes virus costituiscono un’ampia famiglia di patogeni responsabili di numerose e diffuse malattie.
Quindi, fra queste:
- Varicella (causata dal virus Varicella zoster).
- Fuoco di Sant’Antonio (sempre dal virus della varicella).
- Herpes labiale.
- Stomatite erpetica (entrambi originati dall’Herpes simplex di tipo 1).
Se ti interessa l’argomento, scopri il nostro approfondimento sull’ herpes.
Sintomi della mononucleosi
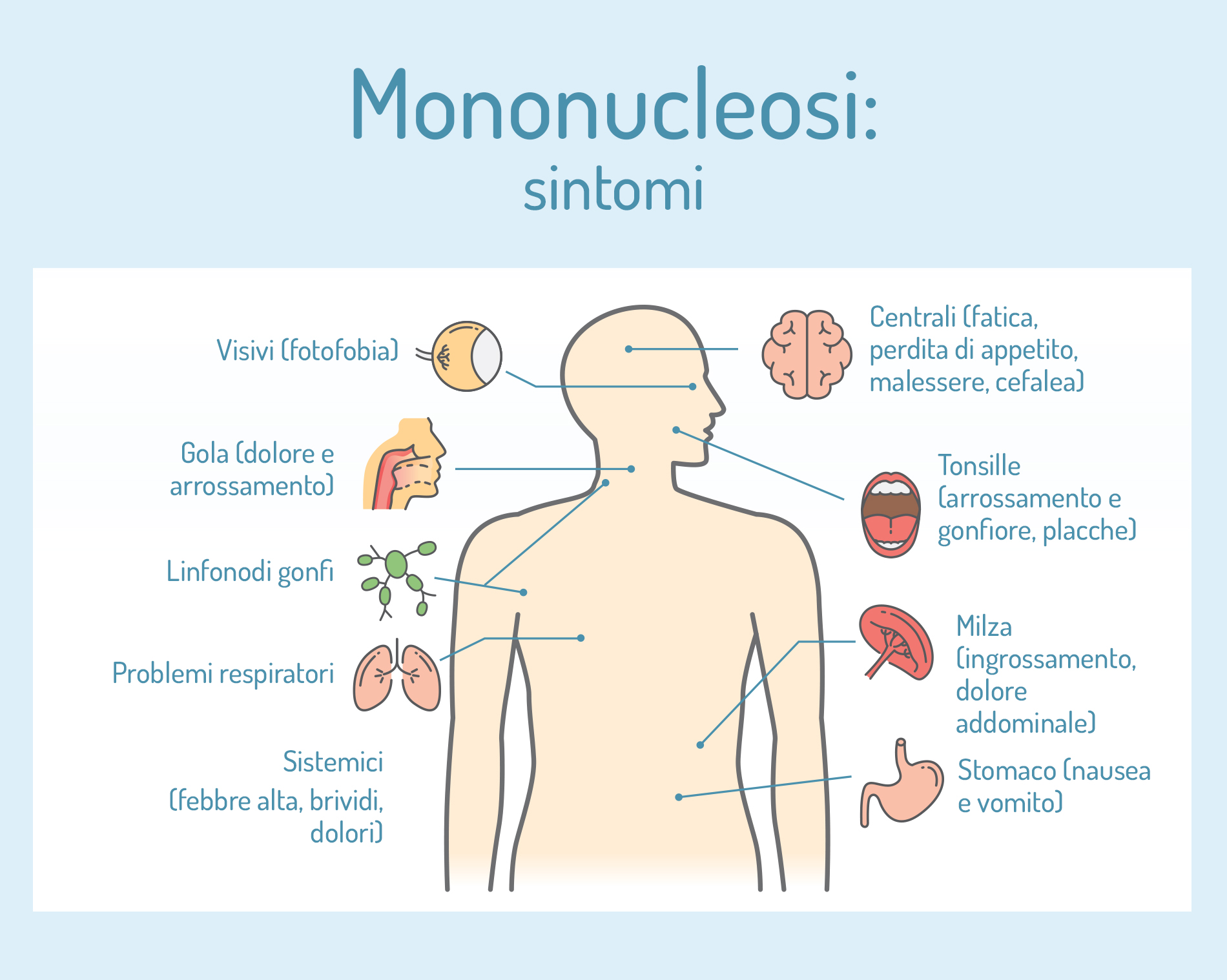
La mononucleosi è un’infezione generalmente asintomatica, in particolare nei bambini al di sotto dei 12 anni. Inoltre, nella maggior parte dei casi sintomatici, le manifestazioni sono moderate, transitorie e aspecifiche, tanto da rendere la malattia facilmente assimilabile all’influenza stagionale.
Dunque, i sintomi compaiono gradualmente, dopo un periodo di incubazione variabile. Per gli adulti è compreso fra i 30 e i 50 giorni e per i bambini fra 1 e 3 settimane.
Ma la fase sintomatica presenta una durata pari a circa due settimane e comprende manifestazioni aspecifiche.
Se ti interessa l’argomento, scopri il nostro approfondimento sulla mononucleosi nei bambini.
Senso di malessere generale
Astenia, stanchezza e malessere sono sintomi che possono permanere per settimane o, nel 10% circa dei casi, per mesi, ma raggiungono la loro massima intensità nelle prime 2-3 settimane.
Ingrossamento dei linfonodi (linfoadenopatia)
L’ingrossamento riguarda i linfonodi di collo, ascelle, inguine, in rari casi, del mediastino, lo spazio mediano della cavità toracica, compreso fra i due polmoni.
Ma solitamente l’ingrossamento si manifesta in maniera simmetrica e può essere l’unico sintomo clinico della malattia. Durante la malattia i linfonodi acquisiscono una consistenza descritta come duro-elastica, mentre la cute sovrastante rimane scorrevole rispetto ad essi.
Inoltre, la linfoadenopatia può protrarsi anche per le 2-3 settimane successive alla risoluzione del quadro clinico residuo.
Mononucleosi e ingrossamento della milza (splenomegalia)
L’ingrossamento della milza è presente nel 50% circa dei casi.
Tocca un apice durante la seconda e la terza settimana. La splenomegalia può determinare l’insorgenza di dolore addominale e di una sensazione di sazietà precoce, dovuta alla compressione che l’organo ingrossato esercita sullo stomaco.
In realtà, la causa di questo sintomo è nell’aumento delle attività di difesa dell’organismo scatenato dall’infezione. Infatti, la milza è fra i principali organi linfoidi secondari. Quindi, la produzione di linfociti, aumentata in corso di mononucleosi, è resa possibile grazie all’aumento di volume della componente linfoide dell’organo, che genera un’alterazione della sua anatomia.
Ingrossamento del fegato (epatomegalia)
L’ingrossamento del fegato (epatomegalia) è generalmente di lieve intensità ed accompagnato da dolorabilità alla percussione.
Invece, raramente è presente anche ittero, evenienza provocata dall’innalzamento dei livelli della bilirubina, una proteina che deriva dal metabolismo dell’emoglobina del sangue e che si accumula a causa dell’affaticamento dell’organo.
Quindi, la bilirubina si deposita nella cute e nella sclera degli occhi, determinando l’aspetto caratteristico dell’ittero. Come la splenomegalia, anche l’ingrossamento del fegato può essere all’origine del dolore addominale.

Febbre
Il rialzo termico compare più frequentemente nei giorni successivi alla faringite e raggiunge picchi di 39,5°-40,5°C nel pomeriggio o nella prima serata.
Ma durante il decorso della fase acuta della mononucleosi, la febbre ha un andamento irregolare.
Faringite acuta (angina)
I sintomi che interessano la gola possono coincidere con lieve dolore, che può essere il primo sintomo della mononucleosi, oppure assumere una certa gravità, passando attraverso tutte le sfumature intermedie.
Ma la faringite da EBV può essere molto dolorosa, con la produzione di una secrezione biancastra che ricopre il palato, e l’arco palatino è arrossato e punteggiato di petecchie (ecchimosi).
Inoltre, l’aspetto della gola è molto simile a quello causato dalla faringite streptococcica. Dunque, le tonsille appaiono gonfie per la proliferazione del tessuto linfatico, che contribuisce alla produzione di linfociti attivi nella difesa immunitaria dall’infezione e ne altera l’anatomia. In questo quadro, la deglutizione può essere dolorosa.
Eruzione cutanea
Infine, in corso di mononucleosi, può affiorare un esantema di tipo maculo-papulare, meno frequente (10-15% dei casi) rispetto ad altri sintomi e molto simile per aspetto a quello prodotto dal morbillo o della rosolia.
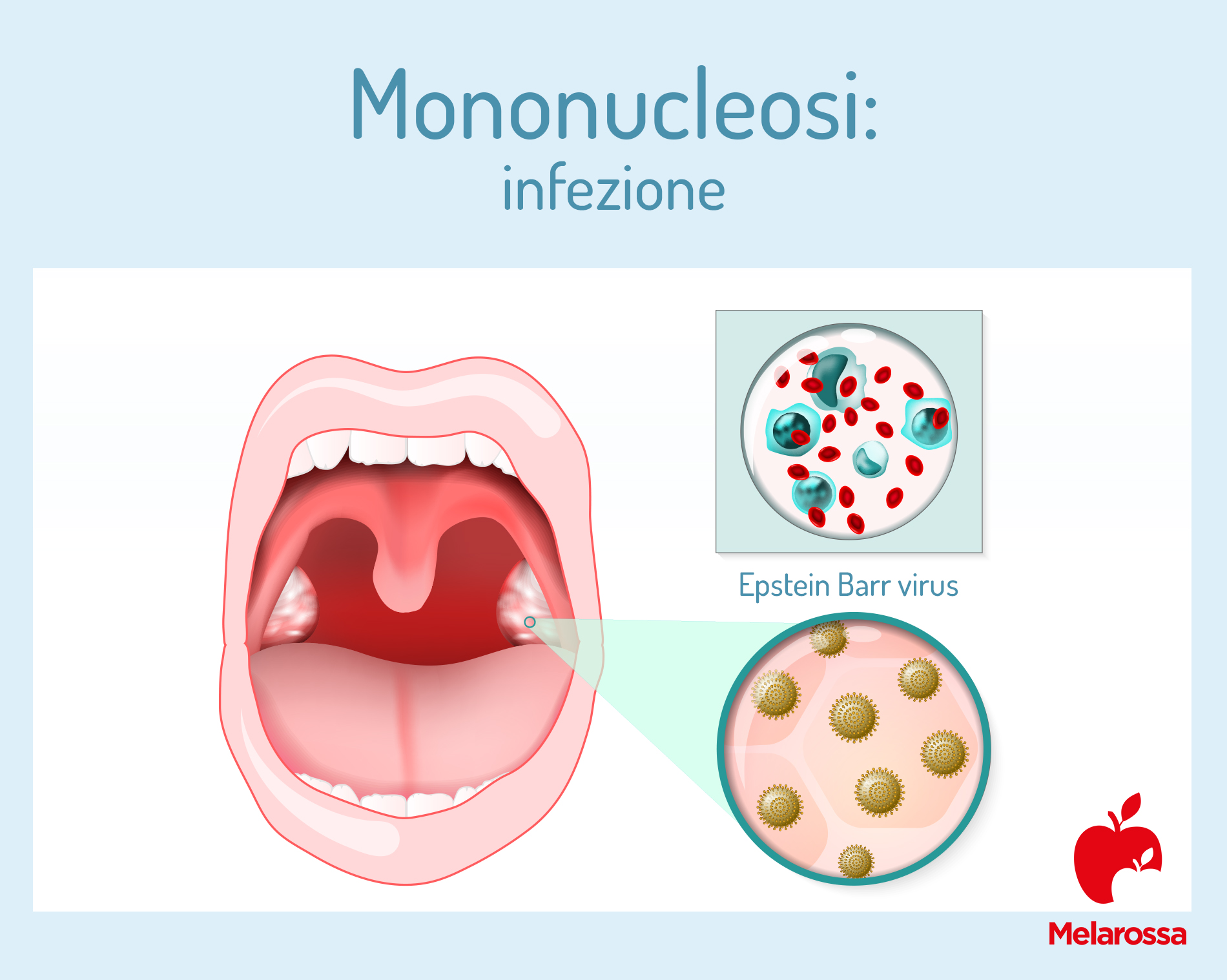
Mononucleosi: come si prende
La trasmissione della mononucleosi si verifica attraverso lo scambio di goccioline di saliva disperse nell’aria mediante starnuti e colpi di tosse.
Proprio per questa ragione, questo disturbo è conosciuto come malattia del bacio. Quindi, il bacio fra una persona sana e un portatore sano o, meglio, un individuo positivo ma asintomatico, è la forma di trasmissione più frequente. Infatti, si stima che solo il 5% dei soggetti acquisisce l’infezione da malati con l’infezione in fase acuta.
Inoltre, la mononucleosi può essere trasmessa anche con: scambio di posate, bicchieri, bottigliette, oggetti per l’igiene personale.
Dunque, nel caso dei bambini, che portano frequentemente le mani e gli oggetti alla bocca, il rischio di contagio è molto elevato in presenza di un soggetto positivo. Inoltre, l’acquisizione dell’infezione, in questo caso, può realizzarsi anche a causa del passaggio dei giocattoli di mano in mano.
Mononucleosi: complicazioni
Generalmente, la mononucleosi volge a guarigione completa. Mentre, occasionalmente, possono verificarsi complicanze, che talvolta possono assumere carattere di particolare gravità. Tuttavia, in meno dell’1% dei pazienti, queste conseguenze associate all’infezione possono essere causa di morte.
Malgrado i corticosteroidi, farmaci ad azione anti-infiammatoria che derivano dal cortisone, non siano previsti nell’ambito del trattamento della mononucleosi, essi possono essere impiegati con successo nella cura delle complicazioni di questa malattia.
Inoltre, le possibili conseguenze dell’infezione da virus di Epstein-Barr interessano diversi distretti del corpo.
Rottura della milza
L’ingrossamento della milza può evolvere verso la rottura dell’organo, che può, in determinate circostanze, essere motivo di decesso.
D’altra parte, la lacerazione della milza provoca dolore. Questo dolore è localizzato nel lato sinistro dell’addome, e può essere accompagnato da ipotensione, ossia riduzione della pressione arteriosa provocata dalla perdita massiva di sangue proveniente dall’organo. L’emorragia è accompagnata da profonda debolezza fisica e ipotensione. Inoltre, la pressione arteriosa scende a causa della significativa fuoriuscita di sangue dal torrente circolatorio.
La probabilità che la rottura della milza si verifichi è massima entro 10-21 giorni dall’esordio della sintomatologia.
La lacerazione si verifica a causa dell’indebolimento dell’organo e può essere facilitata da un trauma o da uno sforzo fisico. Quindi, per questa ragione, è opportuno osservare riposo nella fase acuta della malattia.
Epatite
Il coinvolgimento del fegato si verifica nel 95% dei pazienti. Nella maggior parte dei casi si verifica un’epatite asintomatica, associata ad elevati livelli degli enzimi del fegato.
Inoltre, le transaminasi possono essere 2-3 volte superiori al normale e ritornano ai livelli fisiologici entro 3-4 settimane dall’esordio della sintomatologia.
Ma l’affaticamento del fegato ne riduce la funzionalità: l’accumulo di bilirubina provoca la deposizione di questa proteina nella pelle e nella sclera degli occhi. Una circostanza che viene definita ittero.
Apparato respiratorio
Raramente l’ingrossamento dei linfonodi della gola può essere così pronunciato da ostruire le vie aeree superiori, circostanza che rappresenta un rischio serio per la vita. Il trattamento immediato con cortisonici contribuisce a risolvere la situazione.
Inoltre, nei bambini sono relativamente frequenti polmoniti prive di sintomi clinici e che alla radiografia RX si rivelano con infiltrati polmonari interstiziali.
Sangue
La mononucleosi può alterare pesantemente i valori che descrivono la composizione cellulare del sangue. Dunque, si può verificare:
- Granulocitopenia (riduzione del numero di granulociti al di sotto della norma).
- Trombocitopenia (riduzione del livello delle piastrine).
Questo quadro è associato a lievi sanguinamenti gengivali, nasali (epistassi) e sottocutanei (ecchimosi).
Ma queste due evenienze si verificano in forma lieve e transitoria nel 50% circa dei pazienti. Nei casi più gravi, in cui si sovrappongono infezioni batteriche, la frequenza di queste anomalie è minore.
Inoltre, in alcuni pazienti, si può avere anemia emolitica, una malattia che comporta la distruzione dei globuli rossi.
Cuore
Occasionalmente, può essere colpito il cuore: le conseguenze sono l’infiammazione della sua componente muscolare (miocardite) o della membrana che lo riveste esternamente (pericardite).
Sistema nervoso centrale
L’interessamento del sistema nervoso centrale può portare allo sviluppo di sindromi neurologiche, come la Sindrome di Guillain-Barrè, una forma di polineuropatia.
Allo stesso modo, fra le possibili ulteriori conseguenze di questo tipo di coinvolgimento:
- Meningite (infiammazione delle membrane che rivestono il cervello e il midollo spinale).
- Encefalite (infiammazione dell’encefalo). Entrambe queste forme possono rappresentare causa di morte.
Infine, la mononucleosi può provocare una neuropatia periferica, associata a formicolii, o cranica, che può comportare paralisi dei muscoli oculomotori e facciali.
Infezione grave da virus di Epstein-Barr
L’infezione grave da virus di Epstein-Barr è una complicazione rarissima, che può manifestarsi con una frequenza anomala nelle famiglie con una malattia definita sindrome linfoproliferativa legata al cromosoma X.
Questa patologia è provocata da un difetto dei linfociti T e di altri linfociti (detti natural killer) che causa immunodeficienza ed è caratterizzata, appunto, da una risposta anomala all’infezione da virus Epstein-Barr.
Tuttavia, essendo causata da un’alterazione del cromosoma X, è una malattia quasi esclusivamente maschile.
Le sindromi mononucleosiche
A differenza della mononucleosi infettiva, le sindromi mononucleosiche sono definite come forme patologiche dovute ad agenti diversi rispetto al virus di Epstein-Barr ma che si manifestano con una sintomatologia molto simile e con lo stesso quadro di aumento del numero di globuli bianchi (linfocitosi) e le medesime anomalie morfologiche di queste cellule.
Quindi, sono delle infezioni causate da altri agenti virali, come il citomegalovirus, l’adenovirus, i virus responsabili delle epatiti, della varicella e del morbillo e da protozoi (in particolare quello che causa la toxoplasmosi).
Virus di Epstein-Barr cronico attivo
Lo stesso virus responsabile della mononucleosi può causare una sindrome caratterizzata da: febbre, polmonite interstiziale, riduzione del numero di tutte le cellule del sangue (pancitopenia), uveite (infiammazione di una delle membrane che rivestono il globo oculare).

Mononucleosi: diagnosi
La diagnosi della malattia è principalmente clinica e si basa sul riconoscimento dei segni e dei sintomi. Quindi, l’esame del sangue viene prescritto a scopo di conferma di un sospetto.
Test sierologici
I test sierologici implicano la ricerca degli anticorpi specifici diretti contro il virus di Epstein-Barr. La positività per anticorpi di tipo IgM indica che l’infezione è ancora in corso o molto recente. Dunque, la presenza di IgG, anticorpi che raggiungono il massimo livello circa due settimane dall’esordio della malattia per poi scendere a valori di equilibrio e permanere nel tempo, è segno di un’infezione pregressa.
Ma se il test viene eseguito troppo precocemente, nei primi 3-6 giorni, può essere negativo malgrado l’infezione sia già in atto.
Monotest
Un tempo, la diagnosi della mononucleosi veniva effettuata con il monotest, una procedura basata sul fatto che nel sangue di questi pazienti sono presenti anticorpi (detti eterofili) capaci di agglutinare globuli rossi di pecora. Si tratta di un test molto sensibile (capace cioè di rilevare anche minime tracce di infezione) ma meno specifico (poco capace di distinguere rispetto ad altre infezioni virali) rispetto a quelli oggi disponibili.
Antigeni
Per individuare la malattia, oltre agli anticorpi possono essere ricercati gli antigeni, ossia le componenti del virus che determinano la produzione degli anticorpi stessi. Dunque, si possono rilevare gli antigeni del capside virale (VCA), il cosiddetto antigene precoce (o antigene di Epstein-Barr diffuso) e gli antigeni nucleari EBNA.
La conta delle cellule del sangue risulta alterata nel numero e nella forma in maniera abbastanza specifica. Quindi, l’emocromo rivela:
- Aumento del numero dei globuli bianchi (leucocitosi) e dei monociti (monocitosi).
- Riduzione del numero delle piastrine (piastrinopenia), a fronte di una conta dei globuli rossi nella norma, così come fisiologici sono i livelli di emoglobina.
Nel sangue dei pazienti affetti da mononucleosi sono presenti linfociti e monociti anomali, che appaiono polimorfi all’osservazione microscopica.
Questo parametro potrebbe non essere utile per differenziare la malattia da virus di Epstein-Barr da altre infezioni, come quella da HIV e quella da citomegalovirus. Ma per distinguere le diverse infezioni occorre eseguire i test specifici.
Infatti, nel 95% circa dei soggetti positivi i valori epatici, in particolare quelli delle transaminasi e della bilirubina, sono alterati.
Diagnosi differenziale
Inoltre, la diagnosi differenziale può essere richiesta rispetto alle infezioni da streptococchi beta-emolitici di gruppo A, anch’esse caratterizzate da ingrossamento dei linfonodi cervicali, febbre e faringite essudativa. Infatti, il fattore di differenziazione può in questi casi essere l’ingrossamento della milza.
Ma in alcuni casi, i linfociti anomali possono assumere un aspetto simile alle cellule immature tipiche della leucemia o di patologie quali la linfocitosi infettiva di Smith, che è tuttavia associata a linfociti di dimensioni minori.

Cura della mononucleosi
Non esiste una terapia specifica per la mononucleosi, così come per numerose altre patologie virali: il trattamento è di supporto.
Quindi, a fronte di questo limite, possiamo comunque definirla una patologia a decorso benigno, che si risolve spontaneamente. Tuttavia ci sono accorgimenti e trattamenti per la cura dei sintomi come indicato di seguito.
Dieta
Durante la fase strettamente acuta, la capacità di alimentarsi correttamente può risentire dello stato di malessere della persona. La faringite può essere causa di forte dolore alla gola e impossibilità a deglutire cibi solidi. In questo caso, è bene privilegiare alimenti come: frullati, gelati, yogurt, sorbetti e formaggi morbidi e cremosi.
Inoltre, è anche consigliabile evitare pietanze calde, salate o molto saporite, che possono ulteriormente irritare la mucosa del cavo orale.
Inoltre, per evitare di appesantire il fegato, già affaticato, occorre bandire dalla tavola piatti ricchi di grassi, ipercalorici e che implicano una digestione laboriosa.
In particolare quando è presente la febbre, è bene idratarsi adeguatamente.
Infine, arricchire l’alimentazione di frutta e verdura in fase di convalescenza permette di recuperare vitamine preziose per rinforzare il sistema immunitario.
Trattamento farmacologico
Sono oggi disponibili molecole attive contro gli Herpes virus, antivirali come aciclovir e i suoi analoghi. Ma non ci sono evidenze scientifiche che ne supportino la somministrazione. Pur assicurando una riduzione del virus nella saliva (che riduce la contagiosità del paziente), questi medicinali non sembrano infatti in grado di bloccare la replicazione del virus.
Inoltre, è bene ricordare che, essendo la mononucleosi una malattia virale, gli antibiotici non sono in nessun modo efficaci, né a scopo curativo né in termini precauzionali, nell’ottica di prevenire eventuali complicazioni.
Quindi, l’assunzione di antimicrobici in corso di mononucleosi può addirittura indurre l’insorgenza di reazioni allergiche principalmente a carico della pelle.
Tuttavia, la terapia antibiotica può trovare invece spiegazioni nel caso in cui alla malattia da Epstein-Barr virus si sovrapponga un’infezione batterica.
Le analogie, in particolare dal punto di vista del quadro sintomatologico, della mononucleosi con alcune infezioni batteriche, ad esempio quelle da streptococco, possono indurre a confusione nella diagnosi e alla prescrizione di antibiotici. Per questo è importante che il paziente sia sottoposto ad un’attenta visita medica ed eventualmente alla ricerca degli anticorpi specifici.
Quindi la febbre e i dolori articolari, ai linfonodi e alla gola, eventualmente presenti, possono essere gestiti con antipiretici, primo fra tutti il paracetamolo, ed anti-infiammatori.
Ma in caso di gravi complicanze, possono essere d’aiuto i cortisonici: è il caso dell’ostruzione delle vie aeree e delle gravi forme di trombocitopenia o dell’anemia emolitica. Questi farmaci non devono però essere prescritti nei casi non complicati.
Rimedi naturali per la mononucleosi
La corretta e attenta gestione della malattia permette di prevenire alcune gravi complicazioni, in particolare quelle a carico della milza. I sintomi, talora lievi e sfumati, della mononucleosi non devono indurre a trascurare il riposo, necessario nella fase acuta.
La ripresa delle attività dovrebbe subentrare dopo la scomparsa della febbre e della faringite.
Ma il reinserimento scolastico e nelle palestre non dovrebbe avvenire prima di 3-5 giorni dalla scomparsa della febbre. Tuttavia, in caso di sintomatologia importante, questo intervallo di tempo deve essere esteso per tenere conto del fatto che il soggetto potrebbe essere ancora molto vulnerabile alle infezioni.
Esercizio fisico
Allo scopo di evitare la rottura della milza, esposta a forte pericolo durante la mononucleosi, lo sport deve essere sospeso. Questo deve avvenire in particolare nel caso di attività fisiche che implicano sforzi notevoli, come sollevamento pesi e rischio di traumi, come gli sport di contatto.
Infine, viene consigliato di prolungare l’assenza di esercizio fisico per almeno un mese dall’esordio dei sintomi e comunque fino a quando la milza risulta ingrossata al monitoraggio ecografico.
Chirurgia
La chirurgia viene praticata in caso di lacerazione della milza, anche se non in tutti i pazienti. Infatti, l’approccio è prevalentemente conservativo: si cerca di mantenere l’organo se possibile.
Ma l’intervento è indispensabile quando l’emorragia addominale causata dalla rottura della milza assume proporzioni preoccupanti, che mettono a rischio la vita del paziente.
La chirurgia può procedere su diversi livelli. Dunque, può comportare la semplice sutura dell’organo, ottenuta con l’applicazione di punti o con l’applicazione di una colla di fibrina. Oppure può essere finalizzata all’asportazione della sola porzione danneggiata; o ancora può comportare la rimozione di tutto l’organo.

Prevenzione: mononucleosi
Alla luce della diffusa positività nella popolazione globale e del fatto che la malattia può essere contagiata anche da soggetti perfettamente guariti, la prevenzione della mononucleosi è abbastanza complessa. Si possono comunque adottare comportamenti preventivi del contagio negli ambienti domestici, se nel nucleo familiare è presente un elemento positivo.
In quest’ottica, deve essere evitato il contatto con:
- Saliva.
- Scambio di posate.
- Bicchieri e bottigliette.
- Oggetti per l’igiene personale (come gli spazzolini da denti).
- Cosmetici come i rossetti.
Occorre fare attenzione ai giocattoli dei più piccoli, che devono essere sottoposti a lavaggi frequenti con soluzioni specifiche. Niente baci, né strette di mano.
Infine, le stoviglie devono essere lavate accuratamente e con detersivo, evitando di sciacquarle solamente con acqua corrente.
Mononucleosi: cenni storici
L’ospite del virus di Epstein-Barr è l’uomo.
Prima di questo, ripercorriamo in breve la storia di questa malattia risalendo alla sua identificazione, che avvenne nel 1889 ad opera di Emil Pfeiffer, un medico tedesco di Wiesbaden. Pfeiffer, osservandone le manifestazioni a carico dei linfonodi, che nella malattia appaiono rigonfi e dolenti, la definì febbre ghiandolare.
In seguito, negli anni successivi, gli studi medici a riguardo si svilupparono ulteriormente, fino a quando alcuni studiosi statunitensi riuscirono a individuare una delle caratteristiche principali della malattia, quella su cui ancora oggi si basano i criteri di diagnosi.
Questi scienziati si accorsero che tutti i pazienti affetti dalla mononucleosi avevano un numero di linfociti e di monociti molto elevati nel sangue. Dunque, la presenza di una quantità superiore a quella considerata normale di cellule del sangue dotate di un solo nucleo suggerì agli americani Sprunt e Evans il nome con cui la patologia è tuttora conosciuta e che le fu attribuito nel 1920.
Fonti
- Mononucleosi infettiva- Istituto Superiore di Sanità, ISS, 2018
- Infectious Mononucleosis – S.K. Dunmire et al – Current Top Microbiology Immunology, 2015.
- Mononucleosi e sindromi mononucleosiche – A. Violante, A. Tedesco – Biochimica Clinica, 2002.