La sindrome del piriforme o muscolo piramidale è una patologia a carico del muscolo piriforme, situato tra il bacino e il femore, il quale dà vita a una cascata di cambiamenti strutturali e fisiologici. I sintomi del muscolo piriforme infiammato presentano molti punti in comune con altre patologie che implicano la colonna vertebrale. Quindi, questo è il motivo della difficoltà di diagnosi.
Infatti, i più comuni sono: dolore nella zona glutea, formicolio al piede e “scosse” nella zona posteriore della gamba, sintomi comuni anche in altre patologie.
Ma nei casi più gravi, la sintomatologia può portare a un notevole peggioramento della qualità della vita.
Come guarire dal piriforme infiammato? La terapia conservativa combinata a quella farmacologica, possono portare a una risoluzione del problema. Infatti, solamente in rari casi si opterà per un intervento chirurgico.
Tuttavia, nella fase di risoluzione della sindrome, è necessario fare prevenzione per evitare ricadute e riacutizzazioni del dolore.
Cos’è la sindrome del piriforme
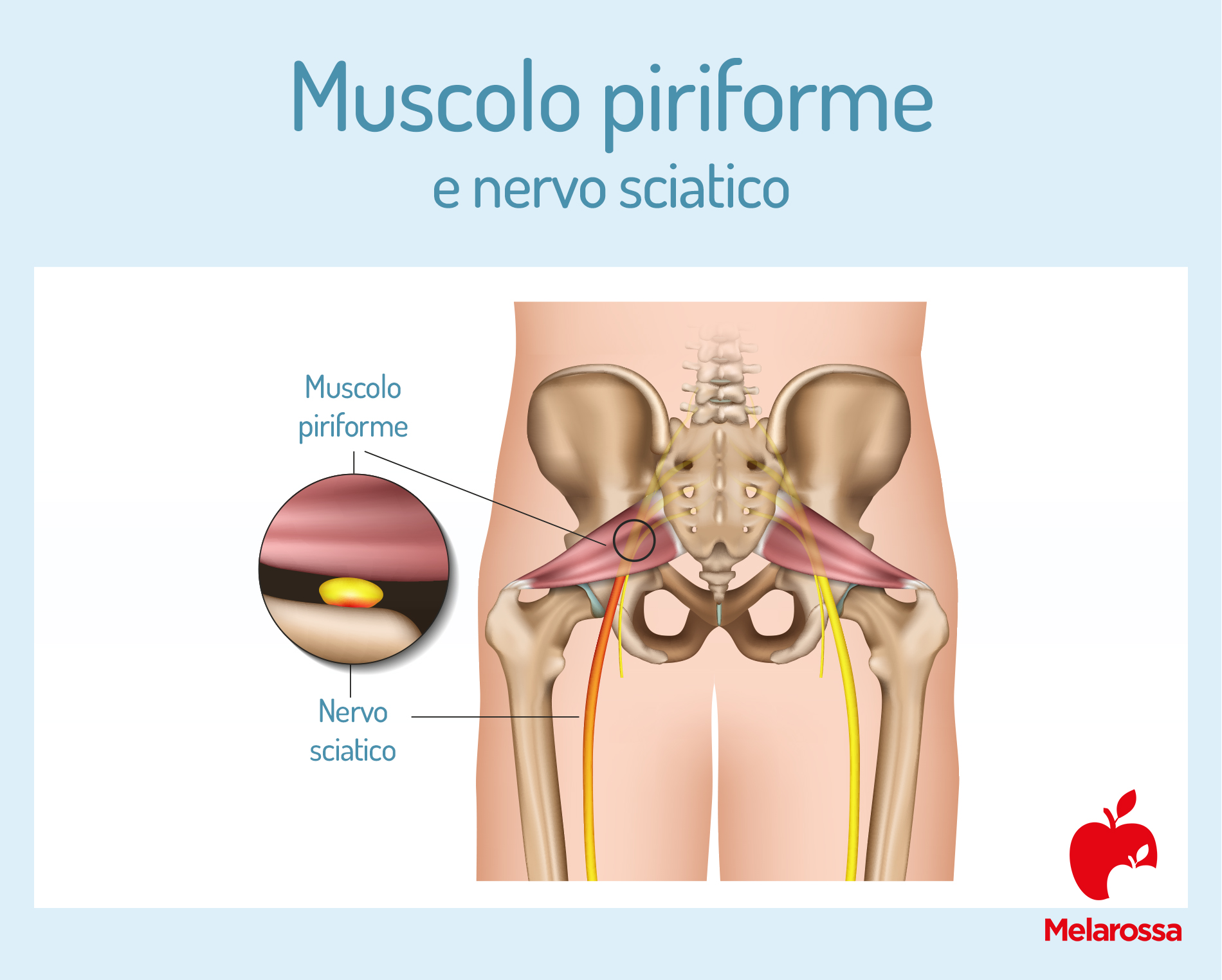
La sindrome del piriforme è una condizione in cui il muscolo piriforme (posto nella parte posteriore del bacino) può comprimere il nervo sciatico, causando dolore nella zona del gluteo, e a volte estendersi al nervo sciatico, provocando sciatalgia.
È un disturbo piuttosto raro, ma provoca sintomi come spasmi e dolore a livello del gluteo che possono coinvolgere il vicino nervo sciatico, causando intorpidimento, debolezza e formicolio lungo la parte posteriore della gamba e nel piede.
Secondo gli studi, ci sarebbe una maggiore tendenza di sviluppo della sindrome tra le donne. Infatti, cambiamenti ormonali, ciclo mestruale e gravidanza possono essere dei fattori che influiscono più o meno direttamente sulla funzione del bacino e, di conseguenza, sul muscolo piriforme.
Secondo i dati, inoltre, circa il 5-8% degli episodi di lombalgia sembra essere causato proprio dalla sindrome del piriforme, mentre il 15% dei casi presi in esame ne ha sofferto almeno una volta nella vita.
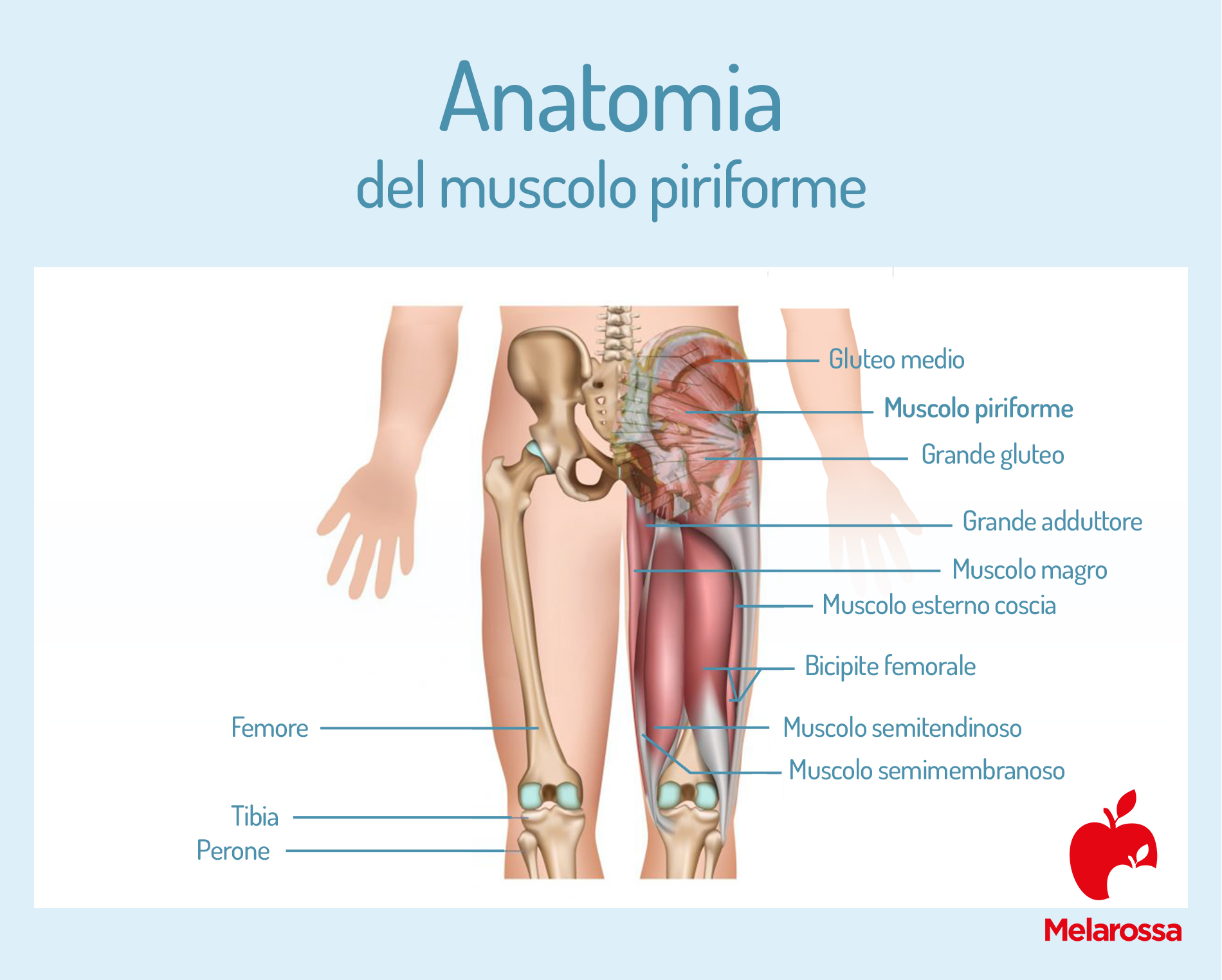
Piriforme: cenni di anatomia
Il muscolo piriforme, o piramidale, è un piccolo muscolo che si trova nella zona del gluteo, origina dalla faccia anteriore dell’osso sacro e si inserisce sul femore. Quindi, possiamo immaginarlo come un muscolo sottile e inclinato verso il basso che richiama una forma a triangolo.
Ma questo muscolo ha una particolarità. Infatti, è in stretto contatto con il nervo sciatico ed è potenzialmente in grado di comprimere il nervo con le sue fibre muscolari.
Svolge la funzione primaria di extra rotazione della gamba ma partecipa anche alla sua abduzione oltre i 60 gradi di flessione e stabilizza il femore quando l’arto è sotto carico.
Quindi, partecipando in modo importante alla stabilizzazione del femore, quindi dell’anca, potrebbe andare incontro a sovraccarichi che possono avere ripercussioni su tutta la zona del bacino (localmente) e su tutta la postura.
Dunque, questo muscolo rimane un sorvegliato speciale in tutte le persone con problemi al bacino e anca, ma anche negli sportivi.

Sindrome del piriforme: cause
Le cause della sindrome del piriforme non sono del tutto chiare ed esistono diverse ipotesi. Il piriforme è un muscolo sempre in movimento la cui irritazione può essere determinata da troppa sedentarietà, lunghi periodi di inattività o da un eccessivo esercizio fisico.
Quindi, una sollecitazione errata e frequente, ad esempio, un compenso posturale, può portare a un cambiamento biomeccanico delle articolazioni tra bacino e piede.
Il piriforme, essendo il muscolo di unione tra femore e bacino, risente, infatti, direttamente di questi cambiamenti.
Un esempio sportivo è la corsa. Infatti, una corsa tecnicamente errata oppure scarpe non adatte, potrebbero portare a vizi posturali e a eccessiva sollecitazione del muscolo piriforme.
Dal punto di vista biomeccanico, il piriforme è influenzato da ogni cambiamento posturale e articolare del corpo, in modo più diretto dagli arti inferiori. Quindi, si può sostenere che la sindrome del piriforme ha fondamentalmente cause secondarie.
Invece, tra le cause primarie ci sono i traumi diretti che danno origine a edemi e creano una pressione meccanica del nervo sciatico.
Le cause più probabili della sindrome del piriforme pertanto possono essere:
- Contrattura e tensione del muscolo piriforme e del tendine.
- Corsa e altre attività ripetitive che causano una ipersollecitazione del muscolo e che possono provocare la contrazione del piriforme.
- Stare seduti per troppo tempo.
- Sollevare oggetti pesanti.
- Salire spesso le scale.
- Trauma diretto e lesione muscolare.
- Anomalie anatomiche ossee, muscolari e nervose.
- Lesioni da traumi e incidenti.
Fattori di rischio
Sedentarietà e lavoro sedentario possono portare allo sviluppo della sindrome del piriforme. Soprattutto la posizione seduta in auto porta il piriforme a una situazione di sofferenza che, se protratta nel tempo, può portare a sintomi invalidanti.
Tuttavia, come per ogni patologia e problema muscolo-scheletrico, c’è una base di predisposizione genetica o anatomica.
Ma nel caso della sindrome del piriforme, il fattore anatomico predisponente è il punto di passaggio del nervo sciatico nella zona del muscolo piriforme. Infatti, in alcune persone, il nervo sciatico perfora letteralmente il muscolo piriforme o passa al di sopra di esso. È stato evidenziato che in queste condizioni il rischio di intrappolamento del nervo sciatico sia più alto rispetto al passaggio del nervo al di sotto del muscolo piriforme.
Sindrome del piriforme: sintomi
I sintomi della sindrome del piriforme possono essere facilmente confusi con altre patologie come l’ernia del disco o alterazioni della struttura vertebrale.
Quindi, monitorare il dolore segnando zone dolenti, intensità e relativi cambiamenti durante la giornata è importante per aiutare il medico nella diagnosi.
Il sintomo classico della sindrome del piriforme è quello del dolore all’altezza dei glutei. Il dolore si intensifica mantenendo la posizione seduta per circa 15 minuti, in particolare durante la posizione seduta. Un aumento del dolore e lo spasmo del muscolo piriforme portano alla compressione del nervo sciatico.
Quindi, le persone affette da sindrome del piriforme possono lamentare un dolore irradiato al gluteo che scende lungo la parte posteriore della coscia, solitamente fino a dietro il ginocchio. La sensazione di insensibilità può arrivare talvolta fino alle dita dei piedi.
Il dolore solitamente è continuo ma varia la sua intensità. Quindi, può peggiorare in posizione seduta ma anche in posizione statica in piedi e nella rotazione interna della gamba.
Il movimento e il cambio di postura possono diminuire l’intensità del dolore ma solitamente continua a persistere una sensazione spiacevole e dolorosa.
Questo comporta difficoltà nel camminare o nell’incrociare le gambe in posizione seduta.
Il dolore nella sindrome del piriforme
Le cause del dolore scatenato dalla sindrome del piriforme sono di diverso tipo. Il dolore di tipo nervoso è causato dalla compressione del nervo sciatico, nella zona del gluteo e con decorso sciatico. Si tratta di un dolore tipo “scossa” che parte dalla zona glutea e si irradia nella zona posteriore della coscia e gamba.
Ma al dolore correlato alla compressione del nervo si associa una sofferenza del muscolo, causata dall’attivazione di un “nodo della fibra muscolare”, nella zona del gluteo che si ripercuote anche sulla circolazione locale. In questo caso, anche se raramente, è possibile che venga coinvolto anche il nervo pudendo, il quale innerva tutto il pavimento pelvico.
Infine, c’è il dolore nella zona sacro iliaca, l’articolazione tra bacino e osso sacro. È un’articolazione con pochissimi gradi di movimento ma anche molto importante.
Si tratta quindi della conseguenza dello stato infiammatorio innescato dalla sofferenza del nervo che, rilasciando dei mediatori chimici infiammatori, darebbe origine alla sindrome dolorosa.
Sindrome del piriforme: diagnosi
La sintomatologia è simile a quella di una classica sciatalgia, per questo motivo la sindrome del piriforme si può definire come “falsa sciatalgia”. Quindi, è importante escludere eventuali altre patologie, per esempio l’ernia del disco, con un’accurata diagnosi differenziale.
Detto questo, il primo passo per diagnosticare la sindrome del piriforme è dunque quello di fare una diagnosi differenziale, ovvero escludere eventuali patologie che hanno sintomatologie simili. Solitamente sono patologie a carico della colonna vertebrale, del bacino e arti inferiori.
La valutazione clinica procede con alcuni test clinici ed esami diagnostici.
Test clinici
Il test di Freiberg ha l’obiettivo di stirare le fibre del muscolo piriforme, se il loro allungamento risulta doloroso si può affermare la positività del test. Viene eseguito con il soggetto a pancia in giù (prono) sul lettino, si flette passivamente la gamba fino a 90° andando successivamente a imprimere una rotazione interna del femore. Andando appunto ad allungare il muscolo piriforme.
Invece, il test di Pace e Nagle prevede l’intervento attivo del paziente. Dalla posizione seduta, piedi in appoggio a terra, il paziente cerca di divaricare le gambe spingendo contro le mani dell’operatore. In questo modo si creerà una contrazione isometrica anche del muscolo piriforme. Quindi, la positività del test sarà data dalla percezione di dolore muscolare e sensazione di compressione nella zona glutea.
Generalmente si procede con degli esami strumentali. I classici, e spesso abusati, raggi x (RX) sono solitamente la prima indicazione di indagine. Tuttavia, sono utili per analizzare le strutture ossee della colonna vertebrale e del bacino.
Risonanza magnetica e TAC
Un secondo livello di indagine lo rappresenta invece la risonanza magnetica (RMN), la quale evidenzia eventuali problemi a carico dei tessuti molli e della struttura ossea.
La Tomografia Computerizzata (TC), la vecchia TAC, è un altro tipo di indagine radiodiagnostica che consente di visualizzare diverse strutture anatomiche in tre dimensioni. Tuttavia, il lato negativo è però rappresentato dall’elevata quantità di radiazioni a cui il paziente è sottoposto.
Elettromiografia
Infine, un altro esame utile per indagare la conducibilità nervosa e quindi la capacità contrattile del muscolo, oltre ai meccanismi di comunicazione tra muscolo e sistema nervoso, è l’elettromiografia.
L’elettromiografia è un esame diagnostico che permette di valutare la funzionalità delle strutture che compongono il sistema nervoso periferico e i muscoli. Quindi è un esame di tipo neurologico, che sfrutta impulsi elettrici generati da elettrodi applicati sulla pelle, per diagnosticare eventuali patologie a carico del sistema nervoso periferico.
Trattamento e rimedi per la sindrome del piriforme
Le modalità di cura della sindrome del piriforme sono diverse e variano in base a: sintomatologia, intensità del dolore e altri dettagli di rilevanza clinica.
Tuttavia, le terapie farmacologiche e fisiche sono quelle più utilizzate, mentre, raramente è necessario ricorrere all’intervento chirurgico.
Quindi, parliamo di trattamento conservativo e, in casi estremi, di trattamento chirurgico.
Farmaci
L’intervento farmacologico si rivela utile nella fase acuta. Infatti, l’utilizzo di farmaci antinfiammatori non steroidei (FANS) riduce l’infiammazione con una conseguente attenuazione del dolore.
Inoltre, potrebbe essere necessario ricorrere a iniezioni di farmaci miorilassanti e corticosteroidi se il medico lo riterrà necessario.
Sindrome del piriforme: trattamenti manuali
In generale, i trattamenti osteopatici e fisioterapici sono i più consigliati di fronte a una sindrome del piriforme. Ma ricordiamo che non sempre il problema risiede nella stessa zona del sintomo.
Il piriforme potrebbe essere in sofferenza per un problema relativo ad altri distretti corporei, come, ad esempio, gli arti inferiori. Il ruolo dell’osteopata sarà quello di risalire e, quando possibile, risolvere la causa.
Invece, la fisioterapia può essere utile, con le terapie strumentali e manuali, per l’obiettivo di un miglioramento della sintomatologia.

Tra questo tipo di rimedio c’è indubbiamente il massaggio muscolare, a intensità crescente, che ha l’obiettivo di trattare i punti anatomici coinvolti e diminuirne l’attività. La conseguenza è un detensionamento del muscolo piriforme che porta a un diretto miglioramento della sintomatologia dolorosa muscolare. Inoltre è possibile che il massaggio arrivi a ridurre la compressione esercitata sul nervo sciatico.
Segue la compressione ischemica, una compressione intensa e protratta per alcuni minuti in modo da alterare la circolazione sanguigna del punto. L’obiettivo è quello di creare una situazione favorevole a livello circolatorio e muscolare. Quindi, in questo modo viene ripristinata la normale fisiologia dei tessuti, favorendo un ritorno alla circolazione sanguigna normale.
Infatti, l’operatore deve gestire l’intensità e il tempo della pressione sui punti doloranti in base alla sintomatologia del paziente, alla risposta muscolare e alla fase della patologia (acuta o cronica).
La tecnica di stiramento prevede, invece, di allungare lentamente e progressivamente il muscolo e mantenere la posizione finale per il tempo necessario richiesto dal muscolo per allungarsi. Segue un rilascio dei tessuti e un ritorno alla normale fisiologia.
Piriforme: trattamenti strumentali
Alcuni trattamenti strumentali utilizzati dai fisioterapisti possono favorire il recupero e la diminuzione del dolore nella sindrome del piriforme.
Terapia laser
La laserterapia sfrutta l’energia generata dai raggi laser per agire a livello cellulare. Gli effetti a livello cellulare sono diversi ma il risultato più rilevante portato dall’utilizzo della laserterapia è il miglioramento del metabolismo cellulare.
Un altro punto fondamentale della terapia è la stimolazione dell’attività mitocondriale della cellula. I mitocondri sono il polmone della cellula oltre a essere i responsabili della sua riparazione. Quindi, una stimolazione di queste strutture porta a un miglioramento della sintomatologia dolorosa e favorisce il recupero dei tessuti.
Un secondo effetto sul dolore è dato dall’influenza sulle fibre nervose che conducono il segnale di dolore. Infine, la laserterapia può agire anche sulla microcircolazione e avere effetti su:
- edemi.
- Drenaggio linfatico.
- Ossigenazione dei tessuti.
Elettroterapia
Conosciuta anche come TENS (stimolatore elettrico transcutaneo dei nervi), è la tecnica più utilizzata in fisioterapia per migliorare la sintomatologia dolorosa.
Il fisioterapista posiziona degli elettrodi che rilasciano scariche elettriche. Gli impulsi vanno a stimolare solamente le fibre nervose situate sotto la pelle, quelle destinate alla sensibilità tattile. Questa tecnica può essere utile nel trattamento del dolore cronico di tipo muscolo-scheletrico.
Inoltre, stimola l’attività metabolica del muscolo, migliorandone la circolazione.
Tecarterapia
L’efficacia della tecarterapia è un argomento di dibattito tra i professionisti per la mancanza di evidenze scientifiche.
Infatti, la tecarterapia potrebbe portare dei benefici nella gestione della sindrome del piriforme ma il risultato sarà fortemente influenzato dalla scelta del percorso terapeutico e dalle altre tecniche manipolative e strumentali utilizzate.

Rimedi naturali
Ma la sindrome del piriforme può e deve essere gestita anche dal soggetto stesso. Infatti, in modo autonomo e con buoni livelli di efficacia, si posso eseguire alcune attività in maniera autonoma:
- Massaggio.
- Stretching.
- Impacchi di ghiaccio.
- Lavoro di disattivazione dei punti doloranti.
Massaggio
Tra i massaggi rientra la tecnica di autotrattamento dei nodi muscolari. Con l’aiuto del proprio terapista si individuano i punti e si provano a detendere in autonomia ma con la supervisione del professionista. L’autotrattamento prevede l’utilizzo di una pallina da tennis o una pallina di simili dimensioni e durezza.
Posizionando la pallina sul pavimento e andando a poggiarci sopra il punto dolente, è possibile andare a ricreare la compressione ischemica seguendo le indicazioni riportate nel paragrafo dedicato. Se il dolore risultasse troppo intenso è possibile eseguire la stessa tecnica contro il muro o un piano inclinato, in questo caso però sarebbe opportuno compiere dei piccoli movimenti con lo scopo di creare uno stiramento delle fibre limitrofe al punto trigger.
Un attrezzo semplice ma molto utile nell’autotrattamento è il foam roller. E’ un tubo di gomma rigida capace di lavorare ad ampio spettro sulle tensioni miofasciali. Meno preciso e meno profondo della pallina da tennis, il foamroller, può essere molto utile nel rilascio miofasciale dei grandi muscoli del bacino e della gamba.
Quindi, i distretti che possono essere “lavorati” facilmente e con successo con il foamroller sono: grande gluteo, tensore della fascia lata e muscoli posteriori della coscia.
Usare il foam roller è molto semplice. Per il tensore della fascia lata, ad esempio, è necessario posizionare l’attrezzo a terra, posizionare la parte laterale della coscia sul rullo e, con il corpo proteso lateralmente, scorrere letteralmente sul foam roller per tutta la lunghezza del muscolo. Tuttavia, è importante non arrivare a comprimere le parti ossee. Il dolore potrebbe essere intenso, per questo motivo è importante autoregolarsi sulla durata della seduta.
Circa 90’’ ripetuti 4-5 volte sono il tempo ideale.
Impacchi
Può essere efficace applicare del ghiaccio sulla zona dolorante per circa 10 minuti per 4-5 volte al giorno nei giorni in cui il dolore si fa più acuto.
Invece, un impacco caldo può favorire la detensione del muscolo e aiutare la circolazione sanguigna. Ma la sua applicazione è sconsigliata nelle fasi di dolore acuto.
Stretching
Lo stretching e l’allungamento dei muscoli possono essere di grande aiuto nel curare la sindrome del piriforme. Il mantenimento della posizione, stretching statico, per circa 60 secondi riduce la tensione muscolare e favorisce un ritorno alle normali condizioni fisiologiche.
Infatti, le persone che conducono una vita sedentaria o passano molte ore in auto dovrebbero praticare regolarmente degli esercizi di stretching statico per migliorare la propria funzione muscolo-scheletrica. L’allungamento non è solamente indicato per i pazienti sintomatologici ma soprattutto per tutte le persone che vogliono prevenire futuri problemi muscolo-scheletrici, come ad esempio la sindrome del piriforme.
Nel caso del piriforme, gli esercizi di stretching più indicati sono quelli che vanno a migliorare la flessibilità degli arti inferiori, del bacino, della colonna vertebrale e del piriforme stesso.
Anche in questo caso sarà necessario farsi seguire da un professionista per assimilare le giuste posizioni e tecniche in modo da evitare gli infortuni e migliorare l’efficacia dello stretching.
Terapia chirurgica
La terapia chirurgica è l’ultima scelta nel caso in cui la terapia conservativa non vada a buon fine.
Ma sono rari i casi in cui la sindrome del piriforme richiede l’intervento chirurgico. Fondamentalmente l’obiettivo dell’operazione è quello di creare uno spazio per decomprimere il nervo sciatico e eliminare la sintomatologia.

Sindrome del piriforme: prevenzione
La prognosi è positiva nella maggior parte dei casi se il paziente segue un piano terapeutico adeguato e modifica alcune delle sue abitudini quotidiane.
Ma alla risoluzione della sintomatologia, è importante mantenere la condizione di salute con l’obiettivo di prevenire eventuali ricadute. La terapia manuale e gli esercizi di auto-trattamento sono i due più grandi alleati per la prevenzione.
Esercizi e allenamento
Per mantenere un buono stato di salute e prevenire la sindrome del piriforme, gli esercizi più indicati riguardano il rafforzamento della fascia addominale e lombare (core), il miglioramento della propriocezione e dell’appoggio del piede a terra. Inoltre un buon tono muscolare generale è sicuramente d’aiuto nella prevenzione delle recidive.
Anche l’allenamento del core è importante per la stabilità della colonna vertebrale e, di conseguenza, per la stabilità del bacino nei movimenti dinamici e in posizione statica.
Allenare gli addominali e la zona lombare con esercizi dinamici e statici sembra essere il metodo più adatto per migliorare la stabilità della colonna vertebrale e prevenire le problematiche correlate.

Propriocezione
La propriocezione è fondamentale dal punto di vista sportivo e delle attività quotidiane. Infatti, un piede “intelligente” previene problemi posturali, infortuni di tipo traumatico e da sovraccarico, oltre a limitare il rischio di sviluppare vizi posturali.
Abbiamo visto come il muscolo piriforme reagisca in modo diretto alla posizione della gamba. Quindi, un appoggio errato del piede, una distorsione di caviglia non trattata o una qualsiasi alterazione a livello delle articolazioni del piede o della caviglia possono aumentare il livello di stress sul muscolo piriforme, il quale, cercando di adattarsi, aumenterà la sua tensione e influirà sull’insorgenza della sindrome del piriforme.
Per finire, un corpo tonico è in grado di adattarsi e prevenire problemi (anche) di tipo muscolo-scheletrico. Quindi, l’ideale sarebbe svolgere 2-3 sedute di allenamento aerobico a settimana della durata di circa 60 minuti, alternate a sedute di allenamento con i pesi.
Il giusto compromesso tra allenamento aerobico e sovraccarico offre i migliori risultati in termini di prevenzione e del mantenimento del buono stato di salute generale.
Stretching per prevenire la sindrome del piriforme
1 – Allungamento del piriforme

Disteso sulla schiena, una gamba flessa, sistema il piede dell’altra gamba in appoggio sul ginocchio. Prendi la gamba flessa con ambedue le mani e senza sforzare portala verso il petto.
Tieni la posizione per 30 secondi. Da eseguire sia a destra che a sinistra.
2 – Allungamento dei muscoli pelvi trocanterici

Seduto, incrocia una gamba sopra l’altra appoggiando il piede a terra sopra il ginocchio.
Ruotando leggermente il busto, passa il braccio opposto oltre la gamba, appoggiando il gomito sul ginocchio: mantieni sempre la schiena dritta e la pancia in dentro. Inspira ed espirando, porta il ginocchio verso l’interno.
Da eseguire sia a destra che a sinistra.
Piriforme: piccoli attrezzi da avere in casa
1 – Foam Roller perfetto per trigger point
- IL DOLORE MUSCOLARE NON SI MERITA LA TUA ATTENZIONE! Usa un foam roller per eliminare rapidamente il...
- IL DOLORE MUSCOLARE NON SI MERITA LA TUA ATTENZIONE! Usa un foam roller per eliminare rapidamente il...
- SPINGITI OLTRE I TUOI LIMITI! Usa il rullo massaggio muscolare prima dell’allenamento per...
2 – Bodymate per allenamento propriocettivo
- ADDIO MAL DI SCHIENA: l'allenamento del core serve per avere una buona stabilità del centro del...
- FORZA TRAMITE L'INSTABILITÀ: il cuscino per l'equilibrio di BODYMATE, quando viene utilizzato...
- VERSATILE: il cuscino con rilievi BODYMATE è adatto per principianti fino ad agonisti...
3 – Palla Fitness per allungare la parte bassa della schiena
Il prodotto non è disponibile.
4 – Panca ad inversione per rilassare la schiena
- Panca a inversione per stirarsi, ideale per problemi alla schiena. Previene il mal di schiena e...
- Adatto a tutte le età. Intelaiatura in acciaio solido.
- Massima inversione con cinghia in nylon di 180 cm, senza cinghia 160 cm. Max. Capacità di carico...
5 – Piriforme: massaggio muscolare
- Progettato per la terapia fisica, arrotola i nodi dai muscoli per il rilascio miofasciale e la...
- Ideale per collo, spalle, braccia, gambe, parte superiore della schiena, parte bassa della schiena...
- Ampio utilizzo, eccellente strumento di auto-massaggio da atleti, personal trainer, fisioterapisti...