La discopatia o protusione discale è una patologia della colonna vertebrale. Infatti, è un’alterazione a carico del disco intervertebrale che per varie cause degenerative perde la sua funzione elastica e di ammortizzazione.
In questo modo, il nucleo del disco intervertebrale migra verso l’esterno, andando contemporaneamente incontro a una degenerazione generale e quindi una disidratazione del disco intervertebrale. E’ evidenziabile in ogni tratto della colonna in cui sono presenti dischi intervertebrali ma nella maggior parte dei casi, la si trova a livello della lordosi cervicale e lombare per sollevamento di carichi pesanti. La causa principale è l’usura del disco dovuta a sollecitazioni continue e all’invecchiamento ma può essere anche dovuta ad un trauma o ad un forte sovrappeso. Quindi, come prevenzione, è fondamentale tener a bada il proprio peso per non sovraccaricare i dischi intervertebrali.
Nella maggior parte dei casi il decorso è benigno e anche la discopatia degenerativa può risultare asintomatica.
Però, in alcuni casi, è possibile che il disco degenerato vada a comprimere le radici nervose dei nervi spinali, in uscita dal canale midollare (radicolopatia). In questi casi, ci possono essere dei sintomi, anche importanti e invalidanti, e la cura consigliata è in un primo tempo antinfiammatori, miorilassanti, terapie infiltrative e fisioterapia.
Anatomia della colonna vertebrale
La colonna vertebrale è formata dalle vertebre e dischi intervertebrali, oltre a tutte le numerose e complesse strutture legamentose e muscolari.
Quindi, troviamo 33/34 vertebre simili tra loro ma con delle differenze strutturali in base alla loro funzione e posizione. Una vertebra tipo presenta un corpo vertebrale anteriormente e un arco vertebrale posteriormente.
Lo spazio presente tra la parte anteriore (corpo) e posteriore (arco) delimita il canale vertebrale. Canale occupato dal midollo spinale, dal quale originano i nervi che fuoriescono dalla colonna vertebrale e raggiungono organi e muscoli.
Fori vertebrali
Tra due vertebre, si crea ancora un altro foro di passaggio, i fori vertebrali. È proprio da questi piccoli passaggi che fuoriescono i nervi spinali.
Perciò, una eventuale discopatia del disco intervertebrale può interferire con i fori spinali limitandone lo spazio e causando una compressione del nervo spinale, dando vita ai classici sintomi della radicolopatia: dolore irradiato lungo l’arto e perdita di forza.
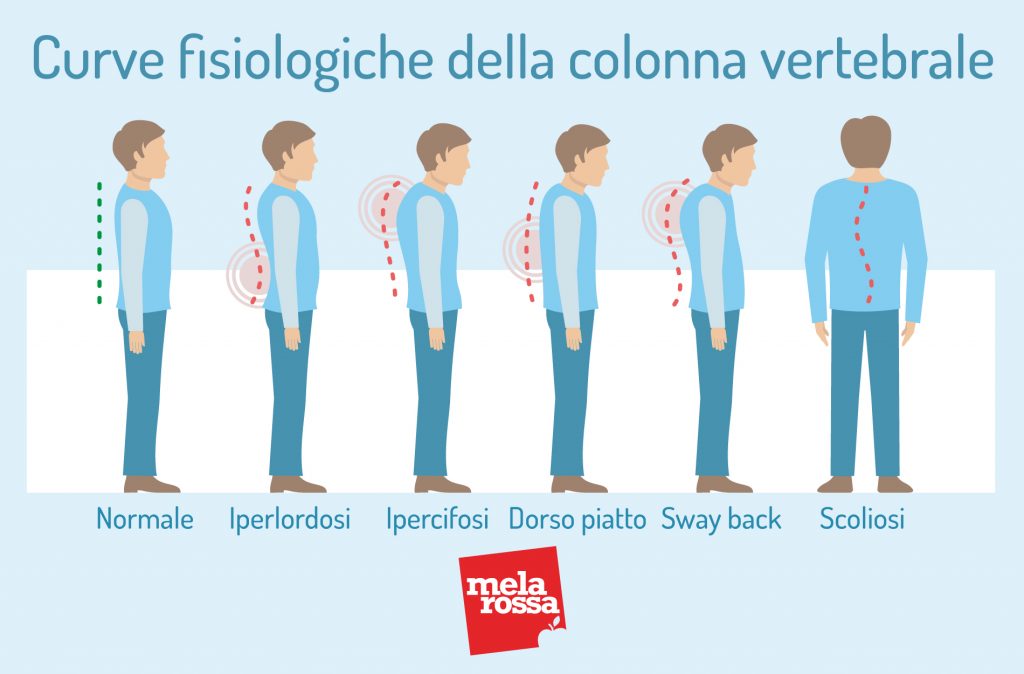
Curve fisiologiche della colonna vertebrale
Un’altra caratteristica fondamentale per il corretto funzionamento della colonna vertebrale sono le curve fisiologiche che essa presenta:
- lordosi cervicale
- cifosi dorsale
- lordosi lombare
- cifosi sacrale.
Queste curve permettono alla colonna di dissipare in modo ottimale le continue forze a cui è sottoposta. Quindi, una loro compromissione andrebbe a peggiorare l’efficacia biomeccanica dell’intera colonna con possibili sovraccarichi strutturali, ad esempio a livello dei dischi intervertebrali.
Disco intervertebrale
Tra una vertebra e l’altra è presente il disco intervertebrale. Una struttura fibrocartilaginea composta prevalentemente da acqua e collagene che ha lo scopo di dissipare le forze causate dalle continue sollecitazioni.
Ogni disco presenta un nucleo e un anello fibroso, quest’ultimo è costituito da lamine le quali contengono il nucleo polposo in sede ma contemporaneamente permettono al disco di essere flessibile.
Il disco vertebrale va incontro a un naturale processo di invecchiamento che però può essere drasticamente accelerato con abitudini sbagliate e sollecitazioni frequenti e eccessive.
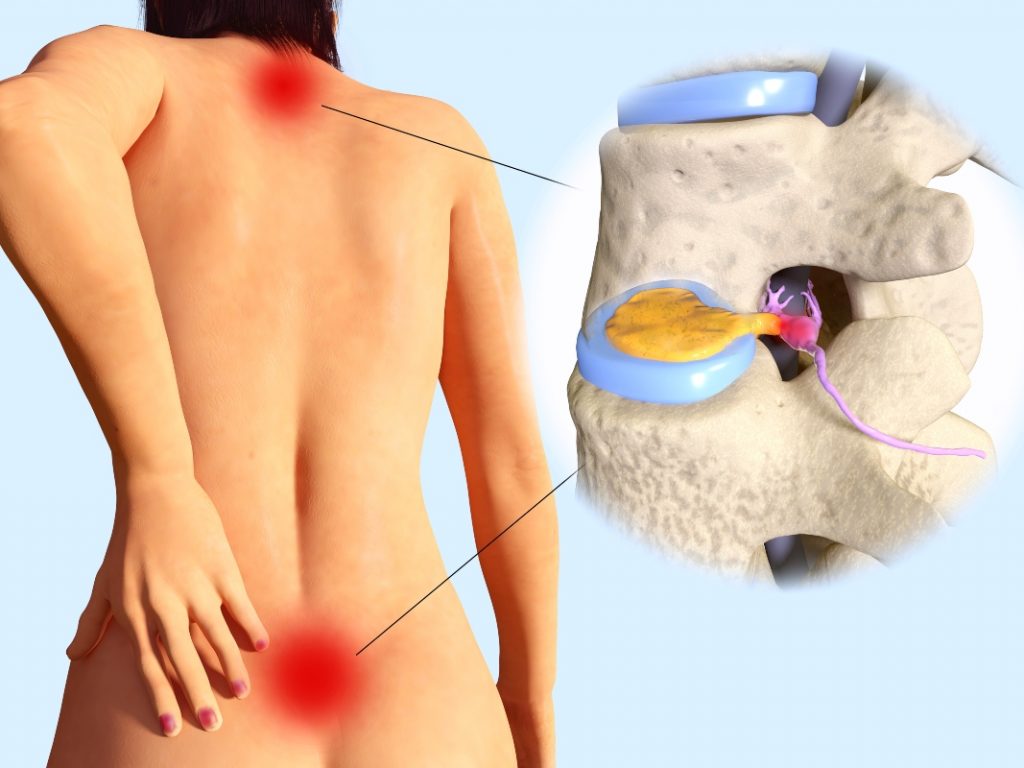
Discopatia: diversi tipi
La parola discopatia è spesso presente nei referti medici degli esami diagnostici eseguiti per indagare il mal di schiena.
Il termine “discopatia” indica una situazione di sofferenza del disco intervertebrale le cui cause non sempre sono note ma che potrebbe essere associato ai sintomi di lombalgia e cervicalgia.
Però, spesso, la discopatia può essere degenerativa oppure associata ad altre patologie a carico della colonna, per esempio artrosi o ernia del disco.
Scopri tutto su ernia del disco.
Discopatia: le possibile cause
È possibile andare incontro a una discopatia per via traumatica. Infatti, uno sforzo estremamente intenso, solitamente svolto in modo repentino, potrebbe rompere le lamine dell’anello esterno del disco intervertebrale che probabilmente era già compromesso in precedenza. Quindi potrebbe causare una discopatia con possibile erniazione del nucleo polposo.
Inoltre, la componente genetica gioca un ruolo chiave in tutte le patologie, compresa la discopatia. Un altro fattore chiave è lo stile di vita.
Infatti, sovrappeso e abitudini alimentari scorrette possono portare a un sovraccarico della colonna vertebrale con un possibile coinvolgimento dei dischi intervertebrali.
È noto che i dischi, costituiti prevalentemente da acqua, si re-idratano durante il sonno.
Perciò, un’alterazione del sonno oppure una quantità di ore insufficiente potrebbe portare a un’alterazione della funzione fisiologia del disco, velocizzando il processo di invecchiamento e quindi aumentando il rischio di discopatia.
Anche il fumo può portare a un peggioramento fisiologico del disco. Il fumo limita l’efficienza del microcircolo e il disco intervertebrale è circondato da una rete di piccoli vasi, responsabili del nutrimento. Quindi, un’alterazione di questi piccoli vasi può influire sul corretto nutrimento del disco con una sua conseguente sofferenza.
Discopatia degenerativa e infettiva
La discopatia degenerativa è la più frequente e colpisce principalmente persone oltre i 40 anni.
I fattori di rischio sopra riportati possono accelerare il processo degenerativo e quindi anticipare, anche di molto, l’insorgenza di tale patologia.
Un’altra, rara, possibile causa della discopatia è l’infezione da strafilococco o tubercolosi. Entrambi si annidano spesso nella colonna vertebrale, danneggiando anche il disco intervertebrale.

Discopatia: sintomi
La discopatia nella maggior parte dei casi può essere del tutto asintomatica ma spesso è associata ad altre patologie che potrebbero risultare sintomatiche. Ad esempio, discopatia e ernia del disco sono spesso associate. In questo caso, ci sono comunque buone possibilità che il decorso sia asintomatico ma una parte dei pazienti potrebbe invece lamentare dolore e radicolopatia.
Il dolore è causato dalla fuoriuscita del nucleo polposo che va comprimere meccanicamente il nervo spinale e creare uno stato infiammatorio.
Radicolopatia e discopatia
La radicolopatia è una condizione patologica che colpisce i nervi spinali sia nella sede del canale vertebrale, e quindi più prossimali al midollo spinale, sia nei loro rami distali.
Il nervo spinale in sofferenza scatena il dolore e la radicolopatia.
Un esempio classico è la lombosciatalgia o “sciatica”, in cui il dolore ha origine dalla zona lombare della schiena e si irradia nella parte posteriore della gamba raggiungendo anche il piede. Oltre al dolore è possibile che si presenti una perdita di forza muscolare e di sensibilità lungo il percorso del nervo sofferente.
Invece, la cervicobrachialgia è la forma di radicolopatia della zona cervicale. Interessa gli arti superiori con le stesse sintomatologie della lombosciatalgia.
In presenza di discopatia associata a ernia del disco sintomatica il decorso, anche in questo caso, è solitamente benigno. Tuttavia, in una percentuale ridotta di casi è necessario intervenire chirurgicamente per evitare danni permanenti.
Discopatia e artrosi vertebrale
Parliamo di un processo degenerativo delle articolazioni del corpo ed essendo presenti delle articolazioni tra due vertebre, anche loro possono essere colpite dall’artrosi.
Solitamente si manifesta oltre i 40 anni ma è possibile rilevarla anche prima dei 30 anni.
La colonna vertebrale è uno dei distretti più colpiti in assoluto e un processo artrosico avanzato può essere causa di dolore cronico e di una notevole diminuzione della qualità della vita. Associato a una disidratazione e alterazione strutturale del disco (discopatia) potrebbe portare a un ulteriore peggioramento della sintomatologia dolorosa.
Quindi, vediamo come la discopatia sia associata a diverse patologie a carico della colonna e delle articolazioni. La sintomatologia può essere varia ma possiamo generalizzarla in un dolore aspecifico alla schiena e una rigidità diffusa. A questi sintomi vanno poi a sommarsi gli altri eventuali delle patologie associate.
Discopatia: diagnosi
Può essere diagnosticata con un’iniziale anamnesi dettagliata e esame clinico dal parte del medico, il quale, provvederà a prescrivere una risonanza magnetica per poter osservare i tessuti nel dettaglio e diagnosticare la discopatia.
Invece, nei casi di radicolopatia, è possibile associare anche un esame neurologico e elettromiografico per valutare la condizione dei nervi interessati dalla patologia.
Discopatia: cure e trattamenti
Premettendo che la prima cura in assoluto risulta essere la prevenzione, la terapia della discopatia è inizialmente limitata a un trattamento conservativo.
Infatti, sono consigliati:
- somministrazione di antinfiammatori
- miorilassanti
- terapie infiltrative, come ad esempio acido ialuronico (chiedere consiglio al medico)
- terapie fisiche
- fisiochinesiterapia.
Rientrano nel trattamento conservativo e possono avere un peso notevole sul successo di quest’ultimo, le abitudini quotidiane e lo stile di vita.
Raggiungere un peso forma adeguato, evitare fumo e alcol e praticare attività fisica regolare sono le prime sane abitudini da soddisfare per prendersi cura della propria schiena.
È possibile che il trattamento conservativo fallisca, in questo caso potrebbe essere necessario un trattamento chirurgico.
Ormai si parla di interventi chirurgici mini-invasivi che permettono di rinforzare e ricostruire le parti anatomiche danneggiate dalla discopatia.

Discopatia: l’importanza della prevenzione
Ribadiamo come la prevenzione sia la prima vera cura per la maggior parte delle patologie, discopatia compresa.
L’importanza di fare sport per avere una schiena in salute
Per mantenere in salute la colonna vertebrale è necessario praticare attività fisica regolare in modo da rinforzare la muscolatura di tutto il corpo, in particolare i muscoli definiti “posturali”.
L’attività fisica vista come mezzo terapeutico non solo porta a dei risultai diretti al distretto muscolo scheletrico ma mette in atto una serie di risposte fisiologiche in cui intervengono tutti i sistemi corporei. Inoltre, l’attività fisica:
- migliora l’umore
- migliora la qualità del sonno
- stimola il rilascio di una serie di ormoni molto utili per il nostro organismo
- migliora l’efficienza del sistema vascolare
- aiuta a mantenere sotto controllo il peso.
Questi sono solo alcuni dei vantaggi dell’attività fisica.
Stile di vita sano
Limitare lo stress, un’alimentazione adeguata e delle abitudini sane chiudono questa cornice di prevenzione. Sono punti scontati ma difficili da raggiungere perché richiedono una modifica, spesso radicale, delle proprie abitudini quotidiane.
Quindi, il consiglio è quello di fissarsi degli obiettivi a breve termine che siano facilmente raggiungibili. Focalizzandosi su un elemento alla volta.
Ad esempio, un obiettivo per una persona sedentaria potrebbe essere quello di andare a camminare due volte durante la settimana e una volta nel weekend. Però, deve essere un obiettivo raggiungibile che va preso come un vero e proprio impegno fino a quando non rientra automaticamente nella routine quotidiana.
Oppure, una persona in sovrappeso che deve iniziare la dieta. Infatti, spesso gli obiettivi a breve termine sono irrealizzabili o comportano un cambiamento drastico delle abitudini alimentari. Siate progressivi e concreti ricordandovi che una dieta sana dovrebbe durare tutta la vita.
Infine, ricordiamo che per creare un’abitudine ci vogliono mesi, ed è per questo che bisogna motivarsi per raggiungere degli obiettivi a breve termine.
Ti è piaciuto il nostro articolo? Condividilo su Pinterest.