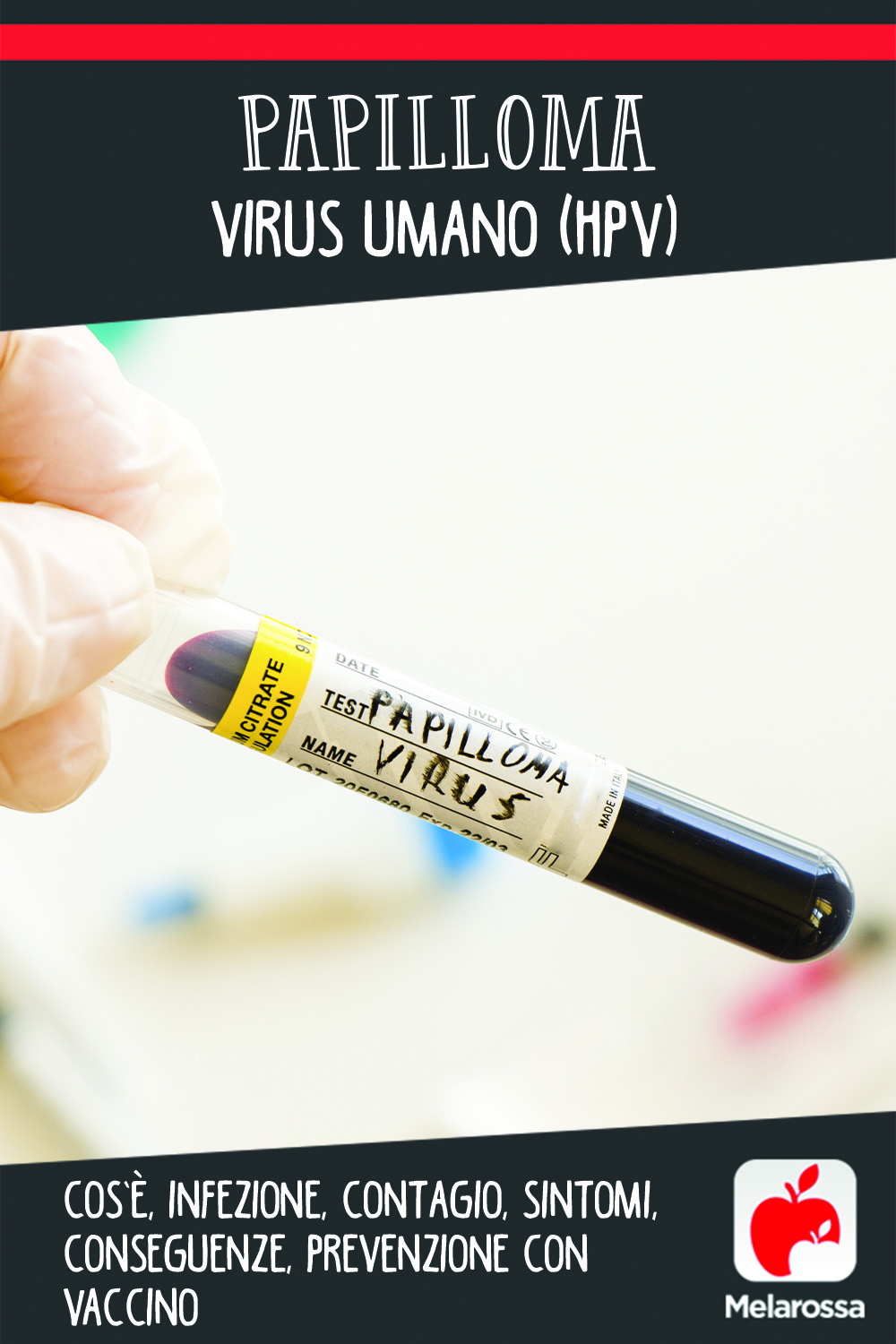
Il Papilloma Virus Umano, noto anche con la sigla HPV (Human Papillomavirus), è un virus che provoca una delle più frequenti infezioni sessualmente trasmissibili.
Nonostante nella maggior parte dei casi l’infezione sia transitoria e senza sintomi evidenti, è possibile che possa essere fattore determinante nell’evoluzione in lesioni precancerose o tumorali, come il cancro alla cervice uterina. Inoltre, l’infezione si trasmette soprattutto attraverso rapporti sessuali, anche senza penetrazione.
Ma cosa fare se si scopre di essere affetti da Hpv? Prima di tutto è necessario contattare uno specialista e poi, bisogna capire come agire.
Tra i trattamenti più noti citiamo il laser, la radiofrequenza, la conizzazione e la crioterapia. Ma ricordiamo che mai come in questo caso la prevenzione fatta di vaccini anti Hpv, ormai molto diffusi dai 12 anni in sù, di screening (pap test) e protocolli diagnostici (colposcopia, biopsia) è di vitale importanza per evitare di essere infettati ed eventualmente diagnosticare in tempo la malattia prima che sia troppo tardi.
Infatti, oggi non esistono farmaci in grado di curare l’infezione da papilloma virus, è importante prevenirla, per ridurre il rischio di tumore della cervice e anche di altri tipi di cancro.
Infatti, il vaccino è sicuro ed efficace e garantisce una prevenzione di oltre il 90% di tutti i tumori causati dall’HPV.
Inoltre, lo screening per le donne attraverso il PAP-test e l’HPV DNA-test, due semplici esami che si possono eseguire durante la visita ginecologica, permette di individuare precocemente le lesioni precancerose.
Papilloma virus: cos’è
Fino ad oggi sono stati identificati più di 200 tipi di papilloma virus (definiti sierotipi o ceppi) che sono differenziati in base al genoma e classificati in base al rischio di evolvere in tumore.
Alcuni di questi sono responsabili di lesioni benigne, come i condilomi (ceppi 6 e 11), mentre altri sono capaci di produrre lesioni pre-invasive (displasie) e invasive, cioè il tumore della cervice uterina (ceppi 16 e 18).
In totale, quelli in grado di infettare il tratto ano-genitale sono più di 40.
Va sottolineato però che il virus HPV è implicato anche nella formazione di altri tumori, di cui:
- zona genitale (vulva, vagina, ano e pene)
- Aree extragenitali (cavità orale, faringe, laringe).
Papilloma virus: infezione
Tipi di infezioni
Sono 15 i ceppi di papillomavirus umano classificati ad alto rischio oncogeno, cioè associati all’insorgenza di un tumore. Fra questi, due (l’HPV 18 e in particolare il 16) sono responsabili da soli del 70% circa dei casi di tumore della cervice.
Invece, i ceppi a basso rischio sono i sierotipi 6 e 11, che provocano lesioni genitali a minor rischio di trasformazione maligna: da soli sono responsabili di circa il 90% dei condilomi.
Papilloma virus: come evolve l’infezione
Nella maggior parte delle donne, l’infezione da HPV è tenuta sotto controllo dal sistema immunitario, che interviene eliminando il virus. Quindi, si tratta di una infezione transitoria che, nella maggior parte dei casi, anche quelli provocati dai ceppi oncogeni, si risolve nel giro di un anno (50% dei casi) o due (80% dei casi).
Tuttavia, in casi più rari (in circa il 10% delle donne contagiate dal virus), l’infezione persiste, potendo creare le condizioni di evoluzione ad una lesione precancerosa o tumorale invasiva, con tempi di trasformazione generalmente molto lunghi, in media 10-15 anni.
Il tumore della cervice uterina
È stata la prima forma di neoplasia riconosciuta dall’Organizzazione Mondiale della Sanità (OMS) come totalmente riconducibile a un’infezione. Infatti, questo tumore è causato nella pressoché totalità dei casi da un’infezione genitale da HPV.
La cervice si trova nella parte più esterna dell’utero e funziona come una barriera per bloccare le infezioni. Si apre durante il parto per consentire il passaggio del bambino.
D’altra parte, il cancro della cervice è un tipo di tumore che colpisce quella parte dell’utero sporgente in vagina, chiamata anche “collo dell’utero”, ed è provocato dallo sviluppo incontrollato di alcune delle cellule costitutive dell’utero stesso.
Nonostante la comparsa del tumore alla cervice sia un esito raro in rapporto ai casi di infezione da HPV che sono invece molto frequenti, nel mondo vengono diagnosticati 528.000 nuovi casi all’anno, con 266.000 decessi (dati del 2012), la maggior parte dei quali nei Paesi in via di sviluppo.
Per quanto riguarda l’Italia, si stima una diagnosi di circa 1500 nuovi casi all’anno, con una riduzione di circa il 30% rispetto al 2002 (fonte Epicentro).
Altri tipi di tumori provocati dal papilloma virus
I ceppi oncogeni di HPV oltre ad essere responsabili, come detto sopra, della quasi totalità dei tumori della cervice uterina, sono anche responsabili dei seguenti tumori:
- ano (per circa il 90%)
- Vagina (per circa il 70%)
- Pene (per circa il 40%)
- Vulva (per circa il 40%)
- Orofaringe, comprese tonsille e base della lingua (per circa il 55%).
In particolare, di tumore del pene, in cui svolgono un ruolo importante l’HPV 16 e 18, si registrano circa 500 casi in Italia ogni anno e la metà di questi è associata appunto alla presenza del virus.
Analogamente per i tumori del cavo orale: secondo i dati del Registro nazionale tumori (AIRTUM), circa il 40% dei 4.600 casi di questo tipo di tumore è associato al papillomavirus.
Tra i fattori di rischio per il tumore del pene ci sono il sesso orale con un alto numero di partner e il fumo.
Al momento, sia per i tumori del pene sia per quelli del cavo orale, frequentemente causati dall’HPV di tipo 16, non esiste uno screening. La loro incidenza tuttavia è in crescita, ma si pensa che l’estensione della vaccinazione e quindi una maggiore copertura della popolazione, possa rappresentare un’opportunità di prevenzione anche per questo tipo di tumori.
Papilloma virus: diffusione
Circa il 75-80% delle donne sessualmente attive si infetta nel corso della vita almeno una volta con un virus HPV, soprattutto nella fascia di età tra i 25 e i 35 anni. Si stima che circa il 60% delle donne entri in contatto con il virus entro i primi 3 anni di attività sessuale.
Circa il 50% entra in contatto con uno dei ceppi ad alto rischio.
Anche in Italia, come nel resto del mondo, il tipo di virus più frequente è l’HPV 16 (circa il 5%), mentre più bassa è la prevalenza dell’HPV 18 (poco superiore all’1%).

Papilloma virus: contagio
Il virus si contrae per contagio diretto e principalmente per via sessuale, attraverso il passaggio del virus tramite microabrasioni cutanee e/o mucose.
Ad esempio, il caso più frequente è che sia gli uomini sia le donne siano portatori sani, cioè non abbiano sintomi evidenti dell’infezione ma possono comunque trasmetterla.
L’infezione genitale da papilloma virus può essere trasmessa attraverso:
- rapporto sessuale non protetto
- contatto cutaneo nell’area genitale.
Quindi l’uso del preservativo limita ma non impedisce la possibilità di trasmissione del virus, in quanto l’HPV può essere presente su porzioni di pelle che non vengono protette dal preservativo e il contagio può avvenire anche senza penetrazione.
Inoltre, l’infezione potrebbe trasmettersi persino per via indiretta, in quanto il virus è stato trovato anche nella bocca e sotto le unghie.
Infine, l’infezione da HPV interessa sia gli uomini che le donne, ma negli uomini raramente provoca lesioni. Questo perché, nonostante il tasso di infezione nell’uomo sia più alto, il tasso di eliminazione e di rapidità di eliminazione del virus nell’uomo è maggiore.
In poche parole, gli uomini contraggono maggiormente l’infezione rispetto alle donne, ma riescono ad eliminarla più facilmente e velocemente.
Il tutto dipende dalle caratteristiche del collo dell’utero della donna, il cui rivestimento (epitelio squamoso) è instabile e consente quindi al virus di attecchire più facilmente e indurre delle modificazioni del rivestimento stesso.
Papilloma virus in gravidanza
L’infezione da HPV in gravidanza non crea particolari problemi per il feto. Nel caso in cui la donna presenti delle lesioni precancerose del collo dell’utero, solitamente il trattamento viene posticipato dopo il parto.
Infine, in caso di condilomatosi del tratto genitale inferiore (cervice-vagina e vulva), si ricorre ad un taglio cesareo solo in casi molto limitati di grande diffusione delle lesioni.
Infatti, l’unico problema rilevante nel neonato è la papillomatosi laringea, che ha un tasso d’incidenza molto limitato (7 casi ogni 1000 parti).
Sintomi dell’infezione da papilloma virus
I sintomi variano in base al tipo di virus contratto e alle lesioni che in seguito si sviluppano.
Infezione con sierotipi a basso rischio
Dopo le prime fasi che sono quasi sempre senza sintomi, provoca la comparsa di condilomi nella zona genitale su cervice uterina, vulva, vagina, perineo e ano, oppure extragenitale, a livello di naso, bocca o laringe.
Nello specifico, queste lesioni possono apparire come delle escrescenze a grandezza variabile simili, nell’aspetto, alla cresta di un gallo, il cui nome è condilomi acuminati.
In genere sono asintomatici, in altri casi, possono dare fastidio, prurito e dolore lieve.
Infezioni con sierotipi ad alto rischio
Al contrario, danno vita a manifestazioni subcliniche, che non si vedono a occhio nudo, ma solo con esami specifici.
Solo quando il tumore progredisce possono comparire sintomi della malattia come:
- perdite vaginali acquose o sanguinolente, talvolta di odore sgradevole
- Dolore alla regione pelvica
- Sanguinamenti al di fuori del periodo mestruale o dopo la menopausa.
Anche altri tumori correlati all’infezione da HPV possono non avere sintomi, che in genere si manifestano invece quando raggiungono uno stadio avanzato.
Solitamente quando si manifestano i sintomi e il tumore è progredito, le possibilità di cura diminuiscono. Per questo, disponendo di mezzi efficaci di prevenzione – vedi oltre – è necessario metterli in atto.

Papilloma virus: diagnosi
Nel caso in cui la donna presenti i sintomi sopracitati, è bene che effettui quanto prima una visita ginecologica. Infatti, non sempre questi sintomi sono correlati al tumore della cervice, ma è necessario escluderlo, così anche da poter cercare le altre cause che li provocano.
Durante la visita, lo specialista osserverà le eventuali lesioni, riconoscibili ad occhio nudo e potrà eseguire la colposcopia. Si tratta di un esame di tipo ambulatoriale che, attraverso la visualizzazione ingrandita dei tessuti, consente di individuare eventuali alterazioni a livello della cervice uterina.
Inoltre, durante questo esame, se necessario, si possono anche effettuare biopsie (cioè dei prelievi di tessuto dal collo dell’utero) per analisi più approfondite.
La colposcopia non è dolorosa, mentre con la biopsia si può avvertire un piccolo fastidio o dolore, simile a una puntura.
Successivamente, il secondo esame da eseguire è il PAP-test, anche questo durante la visita ginecologia. Nello specifico, consiste nel prelievo di cellule della superficie del collo e del canale cervicale dell’utero, anche in assenza di lesioni macroscopiche.

Papilloma virus: come curare l’infezione
Al momento non esistono farmaci specifici per eliminare il virus dal nostro organismo. Ad ogni modo, non servono gli antibiotici, le lavande o gli ovuli vaginali.
Se l’infezione non regredisce in maniera spontanea, si può intervenire nei confronti dei condilomi con creme ad azione antivirale o immunomodulatrice (cioè che modifica la risposta immunitaria), o tramite trattamenti chirurgici locali per rimuovere le escrescenze:
- Laserterapia
- Diatermacoagulazione
- Crioterapia.
La scelta della cura dipende da diversi fattori, soprattutto numero e sede delle lesioni.
Se ti interessa l’argomento, scopri il nostro approfondimento sulla crioterapia.
Analogamente, si interviene chirurgicamente anche in caso di cellule precancerose localizzate nel collo dell’utero, per eliminarle, con risultati efficaci. Se l’intervento è eseguito in modo appropriato, non compromette la capacità riproduttiva della donna.
Prevenzione primaria: il vaccino
La prevenzione primaria avviene tramite la vaccinazione, che oggi rappresenta il mezzo più efficace e sicuro per contrastare il rischio di infezione da HPV.
Gli studi ci dicono infatti che l’efficacia preventiva dei vaccini si attesta al 98% circa.
Per inciso, la vaccinazione permette di prevenire il cancro alla cervice provocato dal papillomavirus, perché previene l’infezione provocata dai maggiori ceppi oncogeni di HPV (16 e 18), cioè quelli responsabili di causare circa il 70% dei casi di tumore al collo dell’utero.
I vaccini disponibili sono tre:

- bivalente, contro HPV 16 e 18
- Quadrivalente, contro HPV, 6, 11, 16 e 18
- 9-valente, contro HPV, 6, 11,16, 18,31,33,45.52,58.
L’ultimo vaccino, il 9-valente, è stato introdotto nel 2017 ed è quello attualmente utilizzato per la vaccinazione. Infatti, questo vaccino offre una protezione contro 7 ceppi del virus che provocano il tumore e contro 2 ceppi che provocano la condilomatosi.
Il 9-valente è un vaccino ricombinante, realizzato solo con l’involucro del virus, e non è in grado quindi di attivare l’infezione.
Si somministra in 2 dosi nei ragazzi e ragazze sotto i 14 anni, mentre sopra i 14 anni si somministra in 3 dosi, la seconda dopo 2 mesi dalla prima, la terza dopo i 6 mesi.
Infatti, si è visto che la copertura si attiva già con la seconda dose, e dato che sotto i 14 anni è difficile che si sia contratto il virus (perché solitamente non si è ancora verificato il primo rapporto sessuale), due dosi sono sufficienti per garantire la protezione.

Papilloma virus: chi dovrebbe vaccinarsi
Il vaccino generalmente previene l’infezione da HPV nelle donne che non sono mai state infettate dal virus e nelle donne che, pur essendo state infettate, non sono venute in contatto con tutti i genotipi presenti nel vaccino.
Di conseguenza, la vaccinazione è indicata per le adolescenti e le giovani donne dai 9 ai 25 anni.
La vaccinazione gratuita contro l’HPV in Italia è stata introdotta nel 2008. Inizialmente era rivolta solo alle ragazze che compivano 12 anni, poi, con differenze tra Regione e Regione, si è estesa ad altre fasce di età.
Oggi il Piano Nazionale di Prevenzione Vaccinale prevede nel calendario vaccinale la vaccinazione anti-HPV per tutti gli adolescenti, sia maschi che femmine, a partire dal 12° anno di età. Questo consente di garantire una protezione efficace prima che i ragazzi vengano eventualmente contagiati dal virus (cioè prima che abbiano il loro primo rapporto sessuale), perché la protezione offerta dal vaccino si riduce se la persona è già entrata in contatto con uno dei ceppi specifici per cui è stato formulato il vaccino.
Inoltre, l’estensione del vaccino anche ai maschi aumenta la copertura vaccinale e quindi la protezione di maschi e femmine per una ridotta circolazione del virus, dato che questo si trasmette sopratutto attraverso contatti sessuali.
Secondi i dati più recenti (2018) la copertura vaccinale in Italia ha raggiunto circa l’80% della popolazione.
Vaccinazione contro l’HPV
Bisogna sottolineare però che la vaccinazione può avere anche un secondo target: quelle donne che sono già venute in contatto con l’HPV- test. Questo per motivi molto importanti:
- la donna adulta che si vaccina, dato che non verrà mai in contatto con tutti i virus inclusi nel cocktail vaccinale, otterrà una protezione anche nei confronti di questi.
- Si è visto che nelle donne trattate per le lesioni precancerose (CIN: neoplasie cervicali intraepiteliali) il vaccino riduce le recidive, ovvero il ritorno di nuove lesioni. Se il tasso di recidiva di queste lesioni dopo il trattamento è del 5-10%, nelle donne che si vaccinano dopo il trattamento, il rischio di recidiva si riduce dell’80%.
- Il vaccino effettuato in giovane età protegge anche dalla comparsa di condilomi e verruche. Si è osservato infatti, nei Paesi in cui la vaccinazione ha raggiunto una copertura molto ampia, che i casi di condilomi si sono ridotti.
- Nondimeno bisogna dimenticare tutti quegli aspetti che sono correlati all’infezione e che provocano disagio, fastidio o dolore nella donna. I trattamenti per l’asportazione di condilomi e verruche sono comunque fastidiosi, oltre a rappresentare un costo sanitario notevole, mentre quelli per asportare alcune parti del collo dell’utero, in caso di lesioni precancerose, sono correlati ad un rischio maggiore di parto pretermine.
- Con una copertura vaccinale più estesa, ci si può aspettare anche una riduzione dei casi degli altri tumori provocati dall’HPV, come quello anale o del cavo orale, che tra l’altro, negli ultimi anni hanno registrato un incremento, soprattutto in alcune fasce di popolazione.
Effetti collaterali del vaccino
Ad oggi la vaccinazione contro l’HPV si è dimostrata sicura, oltre che efficace; si sono registrate reazioni minori tipiche di ogni vaccinazione, come bruciore, gonfiore e arrossamento sul punto di iniezione, e più raramente, febbre, nausea e vertigini.
La maggior parte degli effetti collaterali comunque regredisce nell’arco di pochi giorni dopo la vaccinazione. Il vaccino contro l’HPV si è dimostrato come uno dei più sicuri.
Prevenzione secondaria: lo screening
L’HPV si batte sul tempo. Lo screening è il sistema più efficace per individuare precocemente le lesioni di HPV prima che diventino pericolose e difficilmente trattabili. I due esami a disposizione, il PAP-test e l’HPV DNA-test, servono sia per lo screening che per la diagnosi.
Donne sopra i 30 anni
Si esegue lo screening con l’HPV DNA-test, e poi, se:
- risultato è negativo, si dovrà ripetere il controllo dopo 5 anni;
- risultato è positivo per i ceppi ad alto rischio, si esegue il PAP-test (non è necessario ripetere l’esame, perché si possono utilizzare le stesse cellule prelevate con l’HPV DNA-test in caso di prelievo tramite una tecnica definita “in fase liquida”);
- PAP-test mostra delle alterazioni, si procede con la colposcopia;
- PAP-test è negativo, allora vuol dire che la donna è a rischio, ma non ha sviluppato nessuna lesione: in questo caso si ripeterà l’esame a distanza più ravvicinata rispetto alla norma, ovvero dopo 1 anno invece di 3.
Donne sotto i 30 anni
Lo screening è mantenuto tramite il PAP-test, questo perché la possibilità di trovare una positività all’HPV DNA-test è elevata ma è altrettanto elevata la possibilità che l’infezione si risolva spontaneamente. L’infezione da HPV è necessaria ma non sufficiente a sviluppare una lesione precancerosa e quanto più questa persiste, tanto maggiore è la possibilità di una sua integrazione nel DNA della cellula ospite. Questa è l’ulteriore spiegazione della NON necessità di sottoporre a PAP-test donne al di sotto di 21-22 anni.
Questa metodologia di screening è già applicata in molte Regioni italiane e presto verrà adottata da tutte, perché si è dimostrata la più efficiente ed efficace nella prevenzione.
HPV DNA-test: che cos’è
L‘introduzione dell’HPV DNA-test ha modificato la metodologia di screening, perché ha la capacità di rilevare in anticipo anomalie cellulari, dato che individua la presenza di DNA di HPV ad alto rischio oncogeno.
In poche parole, l’HPV DNA-test è utilizzato oggi come test primario nello screening perché permette di identificare con maggiore sensibilità rispetto al PAP test le lesioni del collo dell’utero. Non solo, questo test consente di trovare queste lezioni più precocemente.
Tuttavia, questo test è meno specifico del PAP test, perché identifica anche infezioni che possono regredire spontaneamente senza provocare lesioni.
Infine, questo esame permette di individuare la presenza del genoma (DNA) dei 12 tipi HPV definiti ad alto rischio oncogeno (ceppi 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59).
HPV DNA-test: come si esegue e quando farlo
Diversamente del PAP test, l’HPV DNA-test va eseguito ogni 5 anni.
Anche questo esame, come il PAP test, si esegue durante la visita ginecologica: si tratta di un test di laboratorio che viene eseguito sulle cellule prelevate dal collo dell’utero, simile a quello effettuato con il PAP test.
Così come per il PAP test, nei due giorni precedenti l’esame è bene non utilizzare spermicidi, lavande, ovuli, gel o creme vaginali. Inoltre, nello stesso lasso di tempo è meglio evitare anche i rapporti sessuali. Infine, in caso di mestruazioni, l’HPV DNA-test non va eseguito durante il flusso né nei due giorni precedenti.
Ad ogni modo il test può essere effettuato nelle donne in gravidanza e anche nelle donne vergini. In quest’ultimo caso però, è bene sottolineare che le donne vergini hanno un rischio bassissimo di cancro del collo dell’utero.
In commercio esistono molti test HPV, ma per essere utilizzati nei programmi di screening devono essere “validati”, cioè devono essere capaci di individuare le infezioni da virus HPV clinicamente rilevanti.
Tutti i test validati rilevano i 12 tipi di HPV ad alto rischio, più uno o due tipi a probabile alto rischio (ceppi HPV 66 e 68).
Infine, è importante focalizzare l’attenzione sul fatto che se l’HPV DNA-test risulta positivo, non è indice di malattia, ma rappresenta un fattore di rischio di potenziale sviluppo di lesioni precancerose.
Vaccino e screening: perché farli entrambi
È bene chiarire che la vaccinazione non sostituisce gli altri metodi di prevenzione attualmente a disposizione per individuare l’infezione da papillomavirus. Il PAP test rimane un esame fondamentale, anche dopo la vaccinazione, così come l’HPV DNA-test.
Questo perché il vaccino protegge da due ceppi oncogeni (il 16 e il 18) responsabili di circa il 70% di tutti i casi di cancro della cervice. Ma l’unica prevenzione possibile per il restante 30% di HPV rimane lo screening con il PAP test e l’HPV DNA-test.
Inoltre, per tutte le donne che non sono state vaccinate perché per età anagrafica non sono rientrate nel piano di vaccinazione nazionale, lo screening è il modo più efficace di prevenire il tumore della cervice uterina.
Con la consulenza del Professore Filippo Murina, Responsabile del Servizio di Patologia del Tratto Genitale Inferiore dell’Ospedale Vittore Buzzi, Università degli Studi di Milano
Ti è piaciuto il nostro articolo? Condividilo su Pinterest.